Деперсонализация при шизофрении
Искаженное восприятие границ между личностью больного и окружающим миром характерно для шизофреников. У них, как правило, они стираются. Больные часто ощущают исчезновение психического «я» и окружающего мира, собственного тела или его частей, слияние с миром (тотальная деперсонализация). При остром шизоаффективном расстройстве отчуждение собственного «Я» происходит на высоте онейроида либо аффективно-бредового пароксизма.
Деперсонализация является частью симптомокомплекса при разных видах шизофрении и представлена всеми ее формами, чаще аутопсихической и аллопсихической, реже – соматопсихической. Развитию деперсонализационно-дереализационного синдрома при шизофрении стрессорная провокация может не предшествовать.
Потеря эмоциональной составляющей, бесчувствие не слишком беспокоит шизофреников, конкретная направленность психической анестезии также отсутствует, больные описывают свои ощущения как чувство абсолютной внутренней пустоты. Кроме психической анестезии у шизофреников наблюдается автоматизм мыслей и движений, эмоциональное сопровождение которых при этом отсутствует. Иногда наблюдается расщепление личности или перевоплощение.
Клинически это проявляется в трудностях контактирования с окружающим людьми, больные утрачивают понимание действий людей и обращенной к ним речи. Мир воспринимается отчужденно, свои действия и мысли также субъективно ощущаются как чуждые, им не принадлежащие.
Аллопсихическая деперсонализация проявляется ощущением более ярких красок, громких звуков. Больные выделяют мелкие и незначительные детали предметов, событий как наиболее важные, чем целостный объект.
Описать свои ощущения больному подчас нелегко, он прибегает к вычурным сравнениям, ярким метафорам, многословен, повторяет одно и тоже, облекая мысль в разные словестные выражения, пытаясь донести до врача свои переживания.
Деперсонализация при шизофрении блокирует продуктивную симптоматику заболевания и может говорить о вялотекущем процессе. Острому течению шизофрении соответствует переход деперсонализации в состояние психического автоматизма.
В целом деперсонализацию у шизофреников относят к негативным симптомам. Последствиями многомесячной деперсонализационной симптоматики были возникновения эмоционально-волевых нарушений, навязчивости отношений, бесплодного мудрствования.
Относительно короткие периоды деперсонализации у некоторых больных параноидной шизофренией заканчивались без усиления психотических нарушений, но спустя 6-8 недель у больных начинались острые приступы паранойи.
[], [], [], [], []
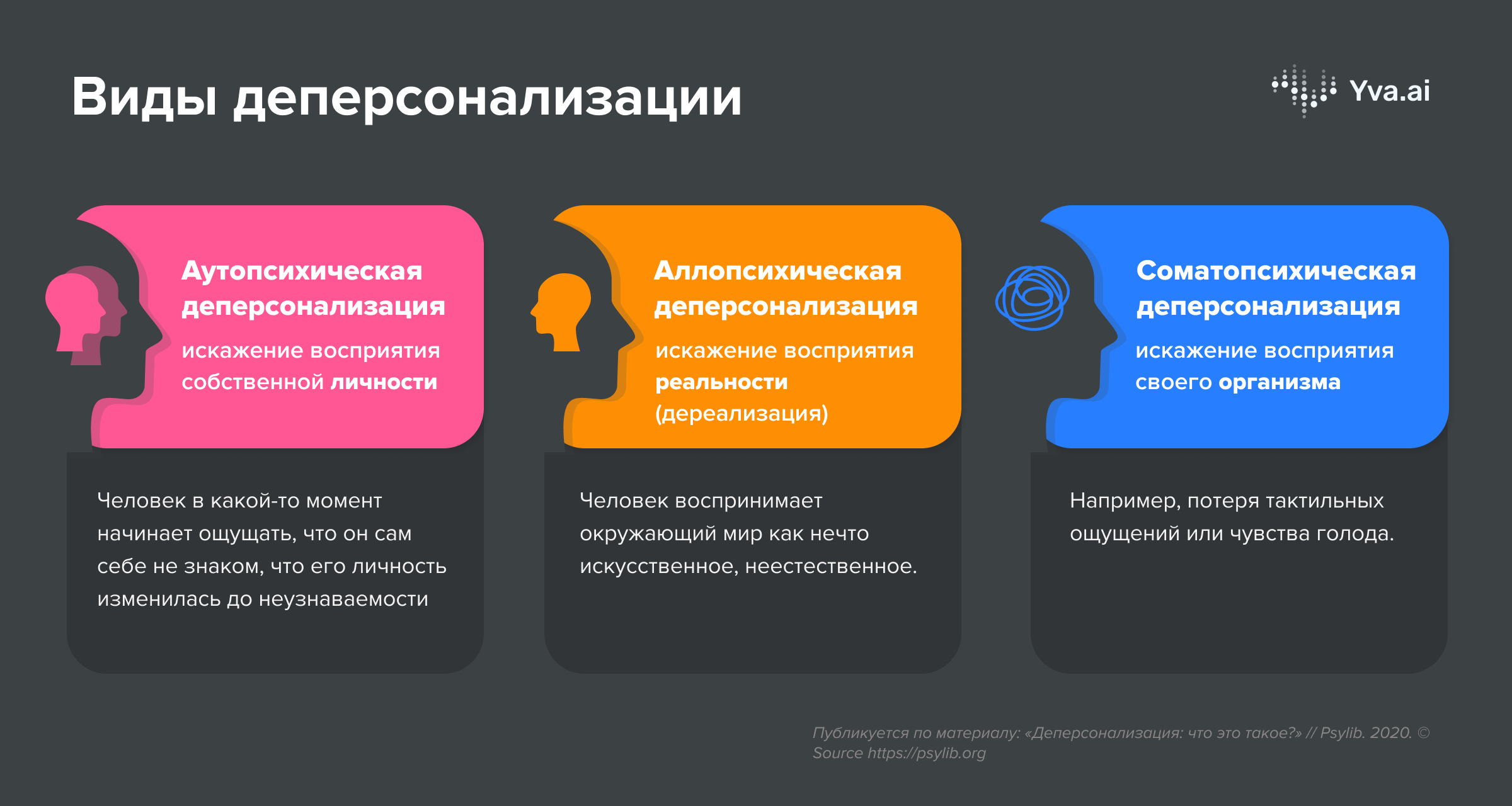
Виды деперсонализации

Виды деперсонализации личности
На сегодняшний день синдром деперсонализации личности в психологии принято подразделять на следующие разновидности:
| Форма | Описание |
| Аутопсихический | Человек испытывает крайний дискомфорт вследствие похожего на раздвоение личности расстройства: такие пациенты сообщают, будто в их теле «поселился» незнакомец, который, по словам больного, управляет его телом и мыслями по собственному усмотрению. Характерными для данного состояния являются следующие симптомы.
Основным звеном аутопсихического невроза является патологическое восприятие собственной личности |
| Аллопсихический | Аллопсихический вариант деперсонализации в психологии принято называть дереализацией – это патологическое восприятие окружающего мира. Пациент ощущает реальную жизнь собственным сном. Визуальное восприятие окружающего мира искажается – люди видят его будто в тумане или сквозь пелену. К типичным проявлениям данного варианта нарушения относят следующие симптомы:
Основным звеном данной формы является ощущение враждебности и окружающего мира, каждая вещь становится чуждой для пациента |
| Соматопсихический | Считается наиболее тяжелой формой. К ней относят следующие проявления расстройства:
Основное звено – потеря адекватного восприятия собственного организма и его функций |
Диагностика дереализации и деперсонализации
Диагностика состояний дереализации и деперсонализации производится на основе критериев, изложенных в пятом издании Diagnostic and Statistical Manual of Mental Disorders («Диагностическое и статистическое руководство по психическим расстройствам») .
Есть несколько основных критериев, на основании которых может быть поставлен диагноз «Расстройство дереализации», «Расстройство деперсонализации» или «Синдром деперсонализации-дереализации»:
- Приступы дереализации и/или деперсонализации имеют устойчивый характер и повторяются регулярно.
- Человек осознает, что его ощущения диссоциации не являются объективными.
- Приступы создают ощутимый дискомфорт и всерьез затрудняют социализацию и/или профессиональную деятельность.
Кроме того, проводятся исследования с целью исключить прочие психические и физические расстройства, когда симптомы деперсонализации и дереализации являются лишь сопутствующими тому или иному заболеванию, а не самостоятельным психическим расстройством.
Эти симптомы могут возникнуть при шизофрении, депрессии, эпилепсии, острых галлюцинаторно-бредовых психозах, на фоне злоупотребления психоактивными средствами, панического или какого-либо диссоциативного нарушения. Более подробный перечень и описание болезней, при которых возможно появление признаков деперсонализации и дереализации, можно найти на сайте Российского общества психиатров .
Как правило, в рамках диагностики пациентам делают анализ мочи на предмет наличия токсинов, потому что их воздействие тоже способно вызвать похожие на вышеописанные симптомы.
Кроме того, пациенту проводят МРТ и электроэнцефалографию (исследование функционального состояния головного мозга посредством регистрации биоэлектрической активности) с тем, чтобы исключить физические изменения в организме, которые тоже могут спровоцировать приступы дереализации и/или деперсонализации.
Аппаратные исследования способны пролить свет на состояние пациента. Так, исследования мозга показывают изменения сети белого вещества у пациентов с расстройством деперсонализации и/или дереализации . Отметим, что особенно часто такого рода расстройства оказываются вызваны физическими изменениями в случае, если первые симптомы зафиксированы в возрасте после 40 лет.
Уточнению диагноза помогают тесты на дереализацию и специальным образом структурированные анкеты. Основным инструментом диагностики является шкала Нуллера, которая показывает тяжесть расстройства в баллах:
- Легкая степень – до 10 баллов.
- Средняя степень – 10-15 баллов.
- Среднетяжелая степень – до 20 баллов.
- Тяжелая степень – до 25 баллов.
- Очень тяжелая степень – свыше 25 баллов.
Максимальное значение шкалы Нуллера составляет 31 балл. Для полноты картины рекомендуется пройти еще какой-нибудь тест на дереализацию из числа нижеследующих:
- Кембриджская шкала ДП/ДР (деперсонализации/дереализации).
- Тест «Есть ли у вас дереализация и деперсонализация?» от Testometrika Team.
- Опросник дереализации на сайте психологов B17.ru.
- Тест на дереализацию/деперсонализацию на playbuzz.
Уточним, что сами по себе результаты тестов не могут быть основанием для постановки окончательного диагноза. В любом случае, нужен личный прием психотерапевта или психиатра, и, если доктор сочтет необходимым, дополнительные лабораторные и аппаратные исследования.
Если же вы склонны к самокопанию или хотите для начала пообщаться с «товарищами по несчастью», а уже потом идти к доктору, можно пойти обсудить такие темы, как деперсонализация и дереализация, на форум. Вот некоторые наиболее интересные ресурсы:
- Форум Национального медицинского исследовательского центра психиатрии и неврологии имени В. М. Бехтерева .
- Форум «Душевное равновесие» .
- Форум психологического терапевтического сообщества .
- Форум сайта психологов .
- Форум сетевого издания WOMAN.RU .
Ссылки на неактивные обсуждения интересны обилием архивных материалов с описанием реальных симптомов реальных людей и советами, как избавиться от дереализации. Напомним, что хотя бы раз в жизни какие-либо из ранее описанных симптомов испытывал каждый второй, так что если вас напугал единичный приступ дереализации, вы вполне можете справиться со своими страхами самостоятельно.
Если симптомы стали регулярными и начали осложнять вам жизнь, следует обратиться к врачу, потому что это может быть не только собственно синдром деперсонализации-дереализации, но и какое-либо другое расстройство здоровья, когда вышеописанные симптомы являются сопутствующими вашему заболеванию.
Почему же может возникнуть расстройство дереализации и/или деперсонализации? Тому есть несколько причин.
Симптомы деперсонализации личности
Ученым до сих пор не ясно, почему у отдельной категории людей возникает данный синдром. Одна из теорий состоит в том, что эти симптомы, по отдельности или вместе взятые, являются неким психическим механизмом, созданным для преодоления сильного стресса и беспокойства. Во время приступа паники или психотравмирующей ситуации они позволяют «отдалиться» от неприятных ощущений и пережить отрицательные эмоции.
Главными признакам деперсонализации являются:
- онемение тела;
- ощущение потери контроля над своей речью или движениями;
- алекситимия или невозможность распознать и передать свои эмоции и чувства, притупление реакций;
- чувство отсутствия связи со своим телом и разумом;
- ощущение, что тело и конечности искажены (опухли или сморщились, увеличились либо уменьшились);
- «ватные» ноги и голова;
- когнитивные проблемы.
- чувством разобщенности и оторванности от окружающих;
- искажением форм, размеров и отдаленностью окружающих предметов;
- размытым, бесцветным, двухмерным, невероятным изображением (как будто сквозь пелену);
- эффектом «дежавю» – ощущением повторения каких-либо событий в прошлом;
- эффектом «жамевю» – ощущением, что знакомая ситуация не имела место быть в прошлом.
Прогноз
Деперсонализация, не связанная с прогредиентными психическими заболеваниями – эпилепсией, шизофренией и органическими патологиями ЦНС, в большинстве случаев разрешается благополучно.
Безусловно, люди, обратившиеся за помощью в первые дни патологического состояния, имеют больше шансов выйти из ситуации без последствий. Иногда достаточно нескольких бесед с психотерапевтом, чтобы полностью восстановиться.
В некоторых случаях, обычно – запущенных, синдром приобретает хронический и устойчивый к лечению характер
Очень много зависит от самого пациента, если он хочет избавиться от психологического дискомфорта, старается отвлечься, сосредоточив свое внимание на рациональных мыслях и действиях, то прогноз у него гораздо более благоприятный. У некоторых синдром приобретает постоянный рецидивирующий характер
Тем не менее, при изолированной деперсонализации невротического генеза значительные личностные изменения не наблюдаются.
Если у больного наступают выраженные личностные изменения и развивается выраженная продуктивная психотическая симптоматика, тогда прогноз менее благоприятный и деперсонализация может привести к социальной дезадаптации, частичной или полной утрате трудоспособности и самостоятельности.
[], [], [], [], [], []
Диагностика и лечение
Расстройство диагностируется на основании жалоб пациента и разговоров с его близким окружением. Для исключения органического компонента заболевания лечащий врач назначает определенный спектр исследований, в который входят лабораторные (общий и биохимический анализ крови и мочи) и инструментальные (компьютерная и магнитно-резонансная томография ) методы обследования.
Лечение данного расстройства психики комплексное и включает несколько этапов:
Метод и препараты
Описание
Медикаментозная терапия
Основывается на использовании медицинских препаратов, действующих на центральную нервную систему (ЦНС ). Все лекарственные средства являются рецептурными и отпускаются под контролем лечащего врача
Нормотимики
Препараты из группы «стабилизаторов настроения» способствуют снижению возбудимости ЦНС у психически больных лиц. Применяется ламотриджин (ламиктал), препараты лития и др.
Транквилизаторы
Лекарственные средства, механизм действия которых направлен на купирование чувства тревоги и страха.
При приеме малой дозировки наблюдается нормализация сна
Основным побочным действием транквилизаторов является снижение концентрации внимания, поэтому лечащий врач крайне осторожно назначает прием транквилизаторов амбулаторно. Возникновение данного побочного эффекта наиболее опасно для лиц, чья работа сопряжена с ответственностью за здоровье и жизнь большого количества людей (водители, пилоты и др.).
Во время приема транквилизаторов необходимо отказаться от употребления алкоголя и психоактивных веществ, поскольку данные медикаменты усиливают действие алкоголя и наркотиков на центральную нервную систему, что сопровождается угнетением дыхания и сердечной деятельности вплоть до летального исхода
Применяют следующие лекарственные средства: диазепам (Седуксен, Сибазон), золпидем и др.
Нейролептики (антипсихотики)
Механизм основан на тормозящем действии, оказываемом на центральную нервную систему. Применяются для лечения тяжелых форм деперсонализации. При данном расстройстве назначают клозапин (азалептин) и другие нейролептики
Ноотропы
Данная группа лекарственных препаратов оказывает специфическое воздействие на кору больших полушарий головного мозга. Ноотропы стимулируют физическую и интеллектуальную активность, улучшают мнестические способности и степень обучаемости. Способствуют повышению устойчивости головного мозга к агрессивному влиянию гипоксии и других негативных воздействий извне.
К наиболее часто назначаемым препаратам относят следующие: пирацетам, Фенотропил, Фенибут и др.
Психотерапия
Назначается на фоне проводимой медикаментозной терапии. На групповых или индивидуальных сеансах врач-психиатр или психотерапевт налаживает контакт с больным, устанавливает этиологию (причину ) расстройства, учит человека адаптироваться к воздействию стрессовых факторов, поскольку избавиться самостоятельно от деперсонализации возможно только при корректировке поведения пациента специалистом.
Наиболее эффективным психотерапевтическим воздействием обладает переключение внимания больного, направленное на расширение его кругозора: посещение кино, театров, общение и т. д.
Фото

Деперсонализация и дереализация: лечение
Еще раз напомним, что, если какой-либо из вышеописанных симптомов настиг вас буквально пару раз за жизнь, никакое лечение вам не требуется. Вероятнее всего, вы просто входите в те 50% населения, которым посчастливилось расширить собственный кругозор на своем личном опыте и получить полезные знания о таком вот интересном явлении.
Если же ситуация обрела затяжной характер и начала «мешать вам жить», тут нужно принимать меры. Как правило, тут нужна консультация психотерапевта, в особо тяжелых случаях может понадобиться помощь психиатра. Основным методом лечения являются психотерапия и работа с первопричиной, вызвавшей данное расстройство.
Как мы помним, главной причиной таких расстройств является стресс, поэтому специалист предпринимает меры по купированию стрессорных факторов: как имевших место на момент появления расстройства, так и проявившихся ранее в детстве.
Кроме того, используются психотерапевтические методы, направленные собственно на борьбу с проявлениями дереализации и деперсонализации. Это, в частности, психодинамическая и когнитивно-поведенческая терапия .
Основные методы лечения:
- Когнитивные методики – для блокировки навязчивых мыслей о нереальности окружающей действительности.
- Поведенческие методики – для помощи в выполнении задач, которые отвлекают от дискомфортного состояния, вызванного расстройством восприятия.
- Сенсорные методики воздействия на органы чувств (холодный лед, громкая музыка, прочее) – для восстановления связи с окружающей действительностью.
- Психодинамическое лечение – для преодоления негативных чувств, скрытых конфликтов и переживаний.
В придачу к этому часто используется отслеживание периодов аффекта и диссоциации в период проведения терапии, что тоже дает определенный положительный эффект для «возвращения в реальность».
Практикуется и медикаментозное лечение. Особенно в случаях, когда расстройства восприятия являются побочным эффектом какого-то другого нарушения: депрессии, эпилепсии и т.д. Тогда лечение основного заболевания автоматически уменьшает проявление симптоматики дереализации и деперсонализации.
В настоящее время практикуется применение селективных ингибиторов обратного захвата серотонина, ламотриджина, антагонистов опиоидных рецепторов, анксиолитиков и психостимулянтов. Разумеется, лекарства можно принимать исключительно по рекомендации и под наблюдением врача.
Больше информации о лечении можно найти в материале Stress and trauma: Psychotherapy and Pharmacotherapy for Depersonalization/Derealization Disorder («Стресс и травма: психотерапия и фармакотерапия расстройства деперсонализации/дереализации») .
Следует заметить, что на сегодняшний день накоплен достаточно обширный и успешный опыт работы с подобными расстройствами восприятия, а тема и тест по теме «Достоинство пациента и деперсонализация в сестринском уходе» (ответы здесь) включены в систему НМО (непрерывного медицинского образования) в РФ.
Итак, мы с вами разобрались в общих чертах, что такое дереализация и деперсонализация. Главное запомнить разницу между этими состояниями: деперсонализация – это когда человек ощущает себя оторванным от самого себя, а дереализация – это ощущение оторванности от окружающей реальности.
Мы желаем вам крепкого здоровья и душевного покоя. Мы приглашаем вам на наши программы «Когнитивистика» и «Сам себе психолог». И предлагаем ответить на вопрос по теме статьи:
Лечение
Лучшим для пациента будет тот вариант, когда можно четко выявить фактор, в результате которого возникла деперсонализация. Лечение в этом случае будет направлено прежде всего на устранение причины. При сочетании дереализации с другими психическими нарушениями имеет смысл прежде всего позаботиться о ремиссии основного заболевания. В случае если расстройство восприятия окружающего мира вызвано депрессией, врач назначит специальные препараты, а также порекомендует сеанс психотерапии.
При отравлении алкоголем или другими наркотическими веществами целесообразным будет применение мощных антидотов и проведение дезинтоксикационной терапии в условиях стационара. Если выявлена эндокринная патология, психиатры отправляют пациента на консультацию к нужному специалисту для подбора адекватного гормонального лечения. В легких случаях можно ограничиться сеансами гипноза и психотерапии, а также другими реабилитационными мероприятиями.
Важно знать, что деперсонализация, лечение которой не было проведено вовремя, может существенно ухудшить качество жизни больного. Именно поэтому так важно при появлении малейших симптомов обратиться к опытному доктору для получения квалифицированной помощи
Как помочь себе, если вы страдаете от деперсонализации и дереализации?
1. Один из самых важный шагов на пути к тому, чтобы справиться с проблемой РДД – признать ее существование и не бояться говорить о ней. Выражая свой опыт вербально, вы признаете и узакониваете свои чувства, подтверждаете их право на существование. Это поможет вам в перспективе не только чувствовать себя «нормальным» и «естественным», но и менее одиноким, если вы делитесь своей проблемой с близкими людьми, которым можно доверять, или со своим психотерапевтом.
Признание любых своих чувств: гнева, беспокойства, боли, страха, поможет снизить общий уровень напряжения и стресса и, таким образом, освободить больше пространства для приятных и позитивных эмоций.
2. Следующий шаг – тренируйтесь устанавливать контакт со своим телом. Умение концентрироваться на телесных ощущениях и прислушиваться к ним – крайне необходимый и спасительный навык для людей, сталкивающихся с проявления деперсонализации и дереализации. Фокусировка на ощущениях тела помогает уменьшить уровень тревоги и вернуть блуждающих разум в момент «здесь и сейчас».
4. В случае, если вы ощущаете, что теряете связь с реальностью, вы можете попробовать следующие очень простые, но удивительно действенные подсказки-приемы, которые помогут вернуться в состояние контакта с собой и с реальностью. Можно попробовать:
Подержать в руке кубик льда и понаблюдать за ощущениями в руке;
Вдохнуть аромат любимого эфирного масла, или любой другой запах, который вам приятен (специи, парфюм, кофе и т.д.);
Пройтись недолго вокруг дома и сконцентрироваться на ощущениях вокруг: звуках, запахах, температуре воздуха;
Послушать музыку или песню, которая нравится и поддерживает вас в непростую минуту, лучше даже подпевать;
Оглядеться в пространстве и провести сбор зрительной информации: назовите 10 предметов, находящихся в поле вашего зрения, а затем опишите их. Каковы отличительные черты и свойства этих вещей или предметов? Опишите их максимально подробно (цвет, запах, тактильная поверхность, температура);
Концентрироваться на дыхании: глубоко вдыхайте и следить за выдохами. Дышите осознанно, достаточно медленно, но в приемлемом и комфортном для вам темпе. Можно положить руку на живот и следить, как поднимается стенка живота при выдохе.
Деперсонализация на фоне депрессии
В классификации депрессивных синдромов выделяют шесть основных видов, один из них – депрессивно-деперсонализационный, существенно отличающийся по структуре сиптоматики от всех прочих и характеризующийся массивной ауто- и соматопсихической деперсонализацией, отодвигающей на задний план и заслоняющей собой тоску и тревогу.
В данном случае больные не жалуются на плохое настроение, приписывая тоскливое состояние безысходности ощущениям личностного отвержения, депрессивные симптомы отступают на второй план, поскольку больного тревожит возможность сойти с ума и именно деперсолизационную симптоматику он описывает доктору, проявляя многословие, мудреные выражения, характерные для шизофреников, опуская симптомы депрессии. Часто больные с депрессивно-деперсонализационным синдромом подвижны, не апатичны, а скорее возбуждены, хотя при этом их выражение лица – скорбное.
Данный синдром устойчив к терапии, характеризуется длительным течением (иногда около 10 лет и более). Симптоматическая структура усложняет постановку правильного диагноза, его легко спутать с шизофренией, астеническим синдромом и ипохондрией, что может привести к назначению неэффективных лекарственных средств.
Больные с деперсонализационно-депрессивным синдромом самые опасные в отношении возникновения у них и осуществления суицидальных намерений. Неправильное применение антидепрессантов с выраженным стимулирующим эффектом не просто не действенно, а представляет опасность возникновения вероятности попыток самоубийства в моменты обострения аффекта тоски. Даже при лечении анксиолитиками есть вероятность риска суицида в период возможной интенсификации симптомов личностного отчуждения.
Кроме уже указанного синдрома, в котором деперсонализации/дереализации отводится ведущая роль, другие синдромы также могут сопровождаться отчуждением своего «Я» и утратой ощущения окружающей реальности. Депрессивные синдромы классифицируют не только по клиническим проявлениям, но и по степени выраженности тоски и тревоги, что помогает выбрать подходящий антидепрессант, оказывающий необходимое действие.
По степени аффекта депрессивные синдромы подразделяют на три вида:
- Анергический – у пациента в данном случае не наблюдается высокого уровня тревожного напряжения и тоски, настроение умеренно пониженное, двигательная и психическая активность снижена незначительно, наблюдается некоторая вялость. Больной жалуется на упадок сил, нехватку энергии, инициативы не проявляет и острого интереса ни к чему не испытывает, ищет повод отказаться от любой деятельности, сомневается в ее целесообразности, выражает неуверенность в своих силах. Больному все представляется в достаточно мрачном свете, он жалеет себя, чувствует неудачником в сравнении с другими людьми, будущее кажется безрадостным настолько, что уже не жаль и умереть, однако, суицидальной активности больной не проявляет. В данном случае у больного может наблюдаться аутопсихическая деперсонализация, навязчивые мысли, нарушения сна. Клинически проявляется пониженным аффективным фоном, отсутствием аппетита (однако больные едят, хоть и без удовольствия), гипотонией.
- Меланхолия или простая депрессия – выражается в более отчетливых приступах тоски, особенно к вечеру, заметной заторможенностью психической и моторной деятельности, присутствием намерений покончить счеты с жизнью, возможны навязчивые мысли суицидального характера. Внешне в более легких случаях тревожное напряжение может быть незаметно. Тяжелые формы, сопровождаются витальной тоской, навязчивыми мыслями о собственной неполноценности. Деперсонализация выражается в эмоциональной тупости, вызывающей душевные страдания, соматопсихические симптомы представлены отсутствием чувства голода и необходимости сна. Больной худеет, плохо спит, у него учащается сердцебиение.
- Основу тревожно-депрессивного синдрома представляет выраженный компонент напряженной тревоги в сочетании с тоской, часто витальной. Сильно сниженное настроение хорошо заметно, наблюдаются его суточные изменения – к вечеру симптомы тревоги и тоски обычно усиливаются. Больной чаще ведет себя возбужденно и беспокойно, реже впадает в «тревожное оцепенение» вплоть до полного отсутствия движений. Депрессивные идеи имеют характер вины, часто наблюдается ипохондрия. Возможно обсессивно-фобическое расстройство, симптомы аутопсихической и/или соматической деперсонализации. Соматические симптомы проявляются анорексией (снижением веса), запорами, сенестопатиями, дающими повод для развития навязчивостей и страхов ипохондрического характера.
[], [], [], [], []