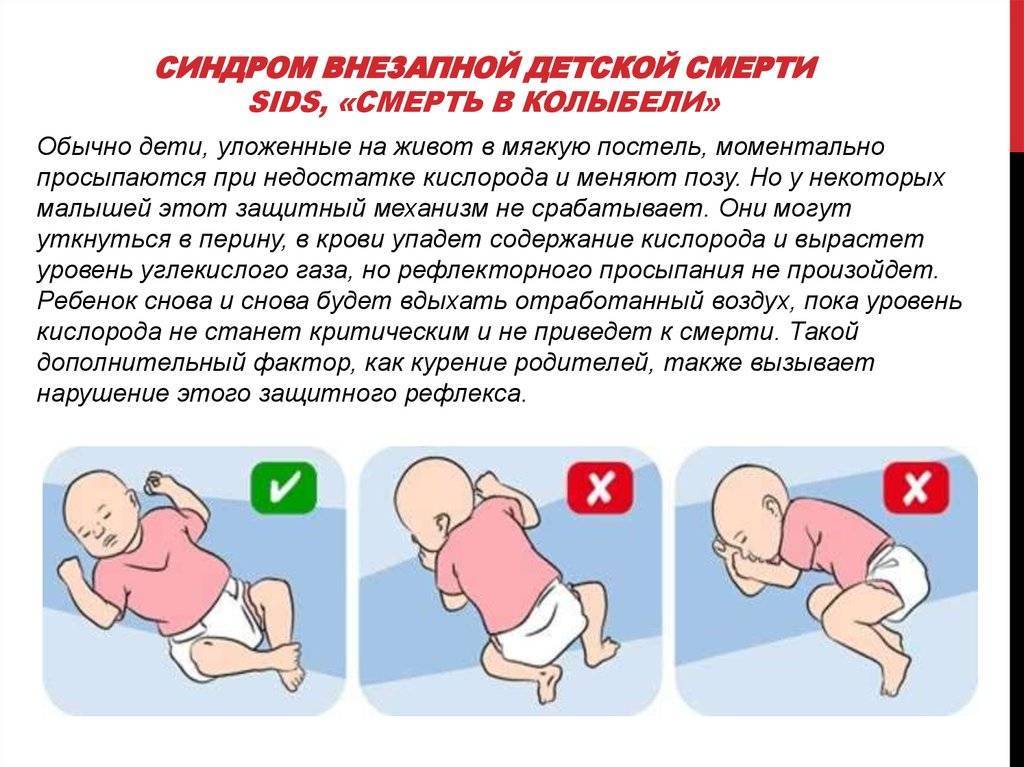
Гипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия (ГКМП) распространена гораздо шире, чем это признавалось раньше, встречаясь у 1 из 500 в популяции США. По данным британских учёных, более чем в 50% случаев это заболевание имеется у других членов семьи. Ежегодно отмечается до 4% случаев внезапных смертей у пациентов с гипертрофической кардиомиопатией, хотя данная цифра, вероятно, преувеличена из-за выбора пациентов.
Внезапная смерть чаще регистрируется в возрасте от 15 до 35 лет, причём во многих случаях является первым клиническим проявлением заболевания. В некоторых случаях этому предшествует эпизод синкопе. Каких-то особых критериев прогнозирования этих состояний нет. Однако, синкопе, очень молодой возраст при проявлении, крайние степени вентрикулярной гипертрофии, внезапная смерть от сердечных заболеваний в семейном анамнезе и нестойкая вентрикулярная тахикардия свидетельствуют о наличии более высокого риска развития ВСС.
По данным B.J.Maron, если первым проявлением заболевания явились сердечная недостаточность или цианоз, то летальный исход следует ожидать в течение одного года, а в случаях асимптомного течения заболевания или наличия только шума, выживаемость после первого года заболевания составляет более 50%, причём у 40-50% из них имеется улучшение.
Эта патология может оказаться трудной для идентификации. Физикальное исследование может не выявить отклонений. Если существует градиент оттока левого вентрикулярного тракта, то возникает сердечный шум, хотя таковой является исключением у детей и подростков. Тщательно собранный семейный анамнез может оказаться наилучшим подспорьем, так как ГКМП может быть и семейной (60% пациентов имеют больных родственников первого порядка). Наличие таких симптомов, как боль в груди, сердцебиения или непереносимость физической нагрузки, также подтверждает диагноз.
Поскольку диагностические проявления могут быть незаметны до подросткового и даже взрослого возраста, необходимо повторное обследование семей, члены которых страдают сердечными заболеваниями. При постановке данного диагноза необходимо исключить системную гипертензию, патологию коронарных артерий, пороки аортального клапана, коарктацию аорты и другие заболевания сердца, вызывающие его гипертрофию.
Патофизиология ГКМП включает диастолическую и систолическую дисфункцию, обструкцию выходного тракта левого желудочка, аномалии коронарных артерий ведущие к ишемии миокарда и аритмии.
По данным НИИ педиатрии, ГКМП чаще встречается у мальчиков в возрасте старше 10 лет. Заболевание имеет достаточно скудную клиническую картину, только 38,2% детей отмечали утомляемость и одышку при физической нагрузке. У всех детей выслушивался систолический шум, у 43,4% – расширение перкуторных границ сердца влево. В то же время у большинства детей отмечались различные нарушения ЭКГ (гипертрофия отделов сердца,нарушение реполяризации, удлинение интервала QT). У 25,2% детей наблюдались клинически значимые аритмии.
Профилактика СВДС
СВДС не является распространенным явлением и встречается довольно редко. Родители должны быть осведомлены о возможных рисках, но в то же время не следует слишком беспокоиться по этому поводу. Что необходимо делать, чтобы снизить риск:
Во время сна ребенок должен лежать на спине. Постельное белье, простыни должны быть заправлены, а одеяло и не должно быть выше плеч ребенка.
Когда ребенок бодрствует, пусть он лежит на животе и играет, но убедитесь, что он не засыпает в этом положении.
Родители, которым трудно отказаться от курения, должны курить на улице.
Идеально ребенок должен спать в своей собственной кроватке в течение первых шести месяцев жизни – желательно в комнате вместе с родителями.
Температура в комнате должна быть комфортной. Высокая температура воздуха может увеличить риск СВДС. Ребенок может перегреться, если в комнате жарко или на нем слишком много одежды. Врачи говорят, что идеальная температура в помещении должна быть в пределах 16 – 20 С. Не используйте бутылки с горячей водой или электрические одеяла. Не ставьте кроватку рядом с источником тепла.
Используйте твердый матрас. Избегайте пушистых постельных принадлежностей, пока ребенок спит, не оставляйте мягкие игрушки поблизости.
Причины и классификация внезапной сердечной смерти
В отличие от взрослых, у которых доминирующей причиной ВСС являются атеросклеротические изменения коронарных артерий, причины ВСС у детей более разнообразны:
- Тетрада Фалло
- Транспозиция крупных артерий
- Единственный желудочек
- Стеноз аорты
- Синдром Marfan
- Синдром Eisenmenger
- Врожденная блокада сердца
- Послеоперационная блокада сердца
- Первичная легочная гипертензия
- Синдром Kawasaki
- Кардиомиопатии
- Миокардит
- Врожденные пороки развития коронарных артерий
- Аритмогенная дисплазия правого желудочка
- Опухоли сердца
- Синдром удлиненного интервала QT
- Синдром Wolf-Parkinson-White (WPW)
- Первичная вентрикулярная тахикардия и вентрикулярная фибрилляция
- Commotio cordis
Также ВСС можно представить как:
- ВСС у детей с известными, ранее распознанными сердечными заболеваниями
- ВСС у считающихся здоровыми детей, когда жизнеугрожающее состояние является первым симптомом болезни.
- Синдром внезапной детской смерти.
Нарушения дыхания, вызванные стрессом и зарегистрированные монитором
Наши данные подтвердили существование дыхательных нарушений, вызванных стрессом и представляющими собой дыхание малого объема (около 5–10% нормального дыхания вне условий стресса), происходящее всплесками (3–6 эпизодов в течение 10–15 минут). Это происходит когда ребенок нездоров, у него прорезаются зубы или он подвергается таким “нападениям”, как сигаретный дым, усталость, чересчур большое количество визитеров, старающихся взять его на руки, или иглы прививочных шприцев. Многочисленные причины, но реакция одна и та же. Много лет назад канадский врач д-р Ганс Селье заинтересовался широко известным фактом, что за несколько дней до того, как у пациентов появляются симптомы определенных болезней, которые могут быть диагностированы, сначала появляются неспецифические симптомы, общие для почти всех болезней. Когда он вводил экстракты тканей, или разносортные комбинации вредных веществ крысам, он наблюдал следующие симптомы повреждений органов: точечные кровотечения в легких и вилочковой железе, сморщенные вилочковая железа и все лимфатические структуры, гипертрофированные надпочечники, изъязвления в желудочно-кишечной системе, нарушения систем контроля в организме и вязкости крови, исчезновение эозинофилов из крови и т. д.
Он заключил, что он был свидетелем универсальной реакции организма на любые вредные вещества. Он также связал результаты своих экспериментов со своими предшествующими наблюдениями пациентов на ранних стадиях развития любых болезней.
Селье также заключил, что синдром неспецифического стресса (общей адаптации) имеет три стадии развития: сигнальную, когда организм попадает под внезапную атаку и мобилизует все защитные ресурсы; адаптационную или резистентную, когда он пытается расслабиться и принять вторгнувшееся вредное вещество; стадию истощения, когда организм вновь пытается избавиться от проникнувшего вещества. Смерть может наступить на любой из этих стадий.
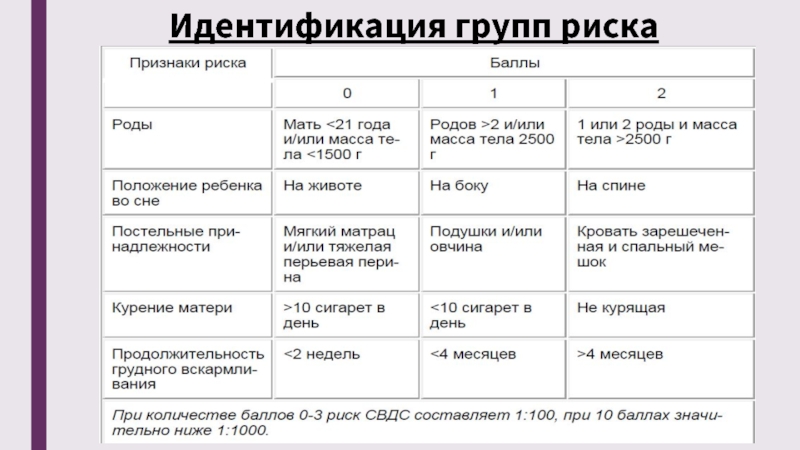
Факторы риска СВСМ
Исследовательские работы, набор статистических данных об условиях жизни грудничков позволили выделить основные факторы риска, провоцирующие синдром внезапной смерти. Отметим, что среди этих причин многие подтверждены, другие периодически отметаются как малодостоверные.
Связанные с беременностью и родами
Патологии беременности, особенности поведения женщины, проблемы, возникающие при родах, усугубляют опасность развития СВСМ в первые месяцы жизни грудничка.
Курение и наркомания
Вредные привычки женщины – употребление спиртного, наркотиков, курение провоцируют недоразвитие органов и систем у плода.
Внутриутробная гипоксия
Заболевания матери могут вызвать постоянное или временное кислородное голодание у плода (гипоксию), что опасно для развития и может спровоцировать в дальнейшем смерть.
Задержка развития
Отставание в развитии приводит к тому, что после рождения у грудничка уйдет больше времени на адаптацию и совершенствование дыхательной и сердечно-сосудистой систем.
СВСМ чаще наблюдается у недоношенных, менее приспособленных к внешнему миру.
Некачественная дородовая помощь
Неправильное или недостаточное лечение беременной, несоблюдение предписаний врача, то есть неудовлетворительная дородовая помощь сказываются на состоянии младенца.
Плацентарные аномалии
Плацента защищает плод, обеспечивает питание. Аномалии ее строения и положения отрицательно сказываются на развитии будущего младенца.
Анемия
Анемия беременной приводит к развитию множественных патологий у женщины, проблемам при родах, недостаточному обеспечению плода питанием и кислородом.
Беременность в раннем возрасте
СВСМ часто фиксируется у малышей, родившихся у слишком молодых женщин (до 20 лет) и мало озабоченных течением беременности, не посещающих врачей.
Особенности ребенка
Врачи выделяют также характерные особенности грудничков, у которых чаще фиксируется СВСМ.
Реанимационные мероприятия в прошлом
Чаще других необъяснимую смерть выявляют у грудничков, которых долго выхаживали, проводили реанимацию сразу после рождения или в первые недели жизни.
Гибель брата или сестры от СВДС или неинфекционного заболевания
Генетический фактор развития синдрома проявляется в том, что чаще умирают младенцы, у родителей которых уже гибли дети от СВДС или других неинфекционных патологий.
Частое и длительное апноэ
Родители, замечающие у детей апноэ, должны быть особенно внимательны. При склонности к частым остановкам дыхания риск внезапной смерти возрастает.
Высокий порог пробуждения
Опасность для грудничков представляет высокий порог пробуждения, то есть слишком крепкий сон. Если малыша трудно разбудить, он может не проснуться при затруднении дыхания и недостатке кислорода.
Аномалии мозга
В мозгу младенцев после смерти нередко выявляют различные аномалии стволового отдела – снижение концентрации серотонина, высокое число серотониновых рецепторов, другие отклонения.
Респираторная инфекция
Считается, что риск смерти у грудничков увеличивают респираторные инфекции, которые угнетают дыхательные функции.
Условия сна
Поскольку смерть грудничков происходит во сне, пристальное внимание было уделено условиям, в которых младенец проводит большую часть жизни. Безусловно подтверждены большими объемами статистических данных следующие факторы, провоцирующие СВСМ
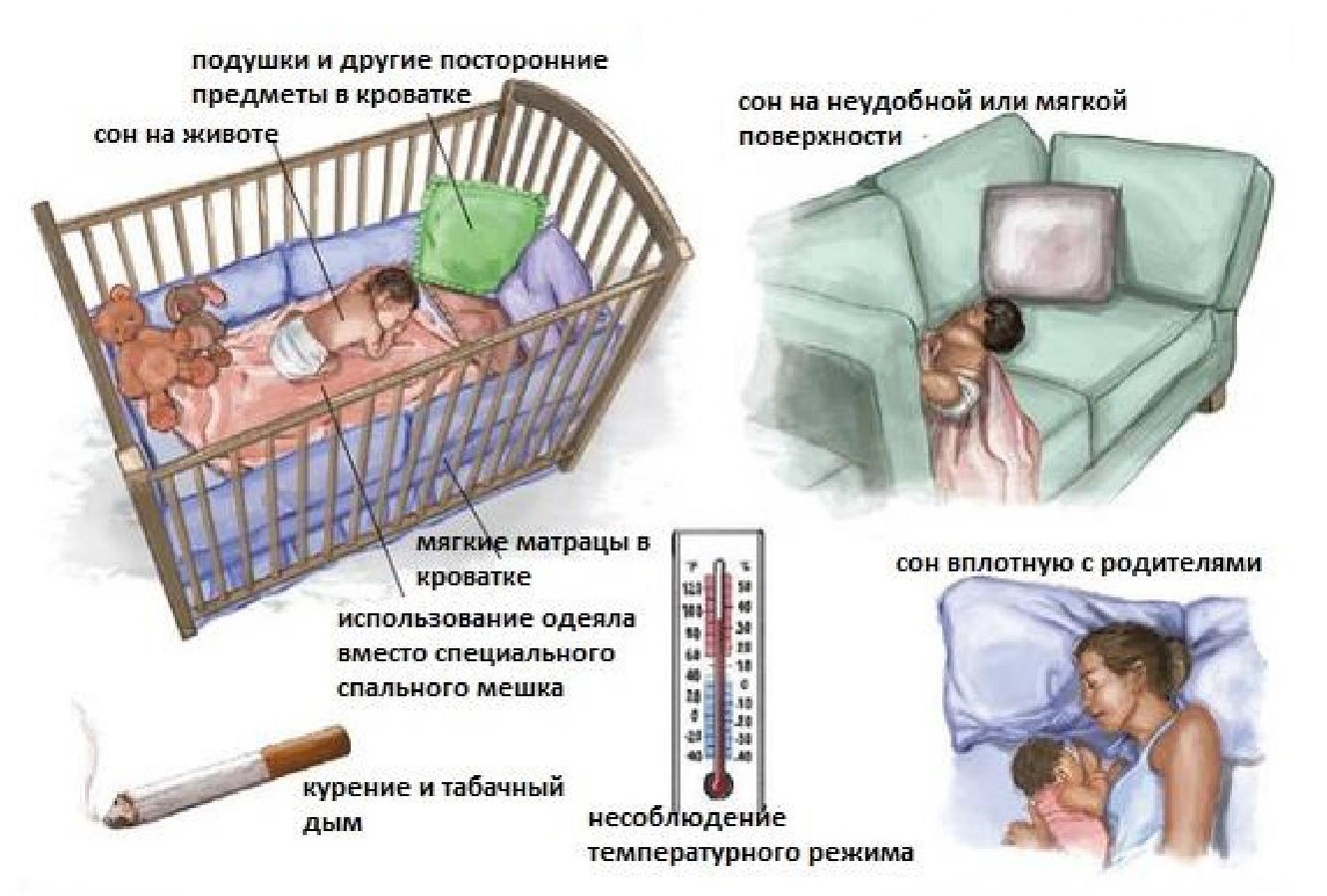
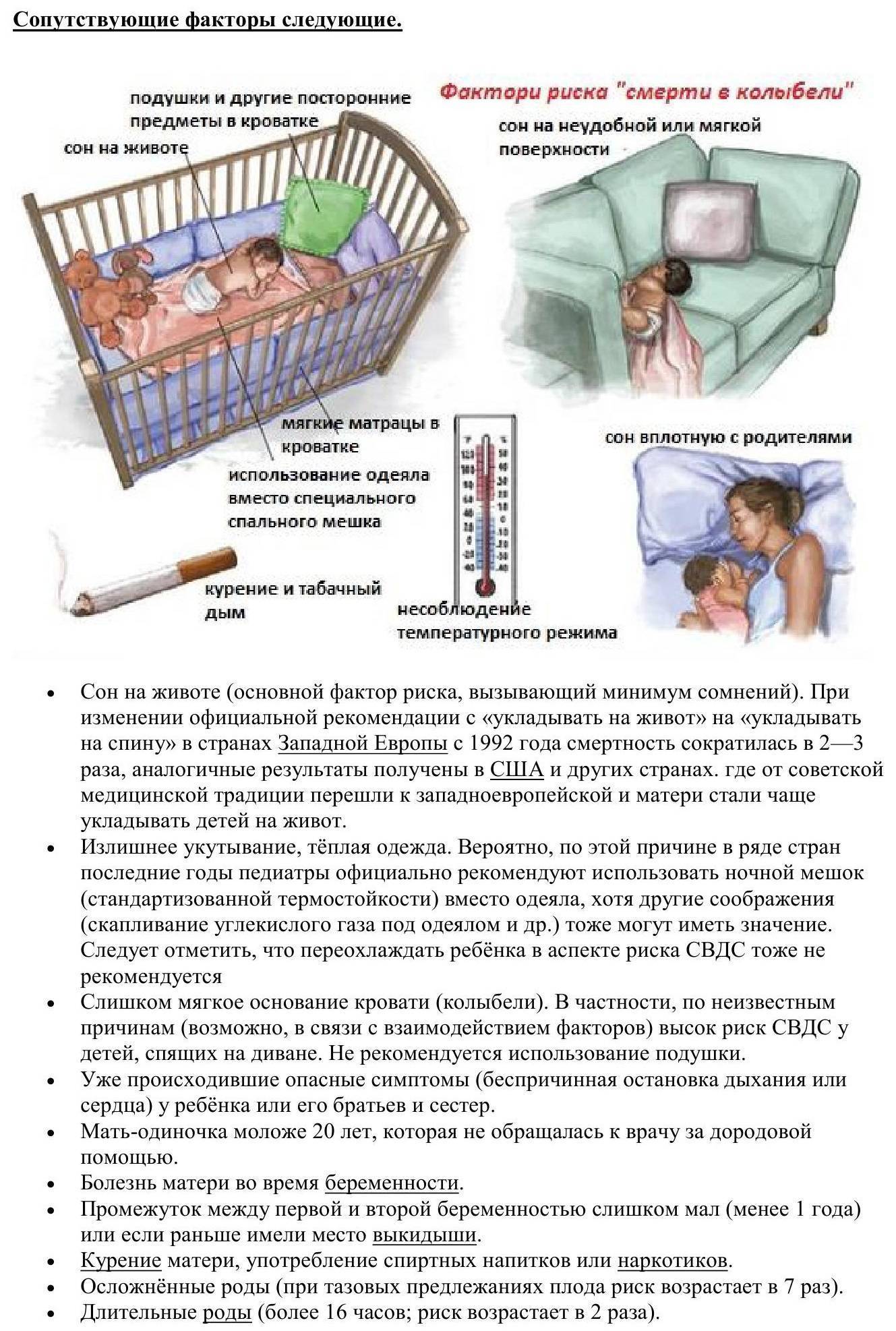
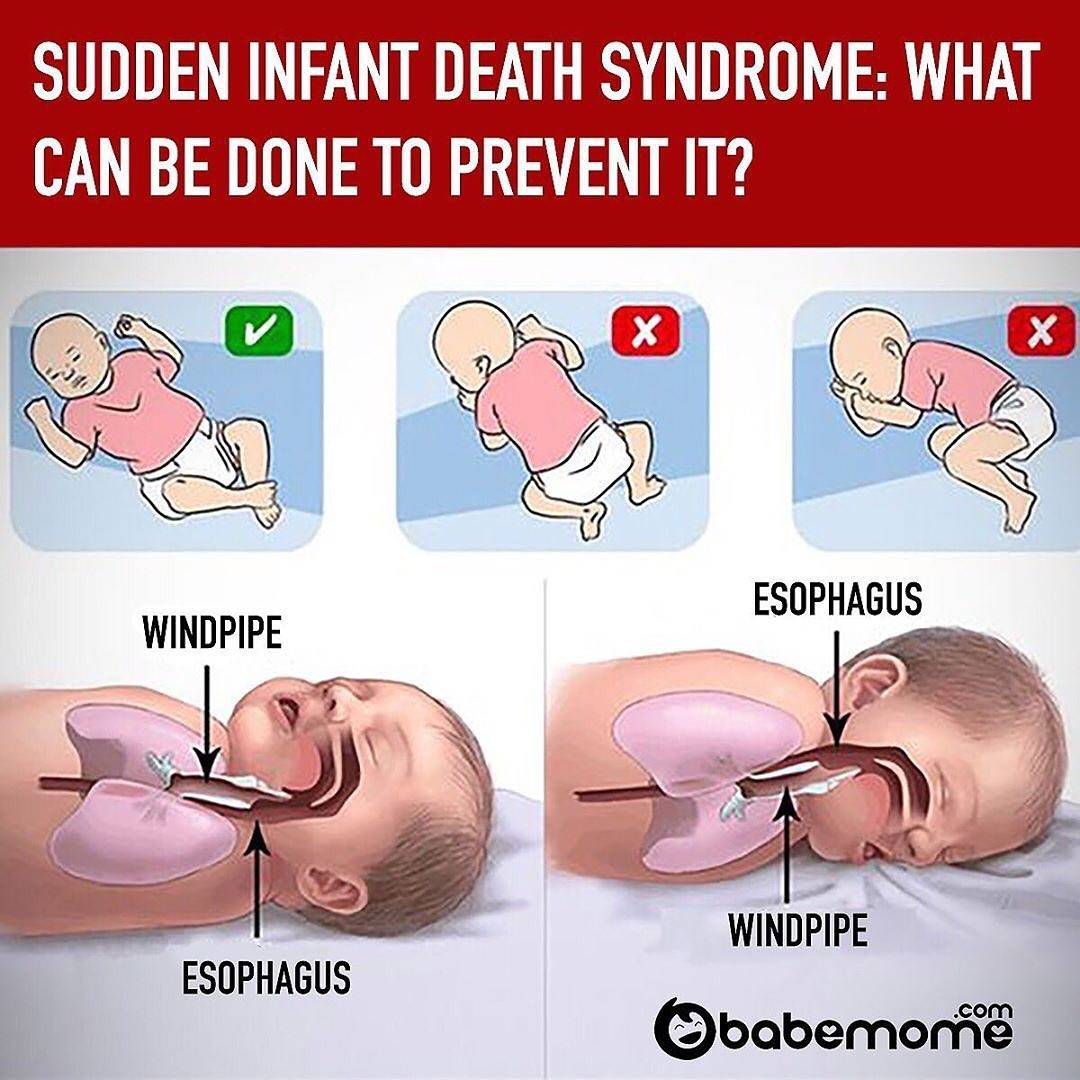
На животе и на боку
Наиболее опасными положениями при сне названы позы на животике и на боку. Родители, в желании облегчить состояние грудничка при коликах, часто укладывают ребенка на живот, что приводит к сдавливанию грудной клетки и перекрытию доступа воздуха при утыкании носиком в подушку.
Курение родителей
Табачный дым в комнате меняет газовый состав воздуха, мешает грудничку нормально получать кислород. У грудничков снижается синтез веществ, ответственных за фиксирование кислородного голодания.
Мягкая кровать, перина, подушка
Спать грудничкам рекомендуется на жестком матрасе без подушки. Излишне мягкое покрытие кроватки приводит к углублению малыша, перегреву тела, что при несовершенной терморегуляции опасно для жизни.
Перегрев
Слишком теплое одеяло, пеленание приводят к тому, что младенец перегревается, что затрудняет работу сердца, приводит к нарушениям дыхания.
Является ли пеленание ребенка фактором риска?
Мнения специалистов расходятся. Одни из них считают, что пеленать младенца нужно, т. к. он не сможет перевернуться и накрыться с головой одеялом, а значит, риск возникновения СВДС меньше.
Сторонники противоположного мнения доказывают, что пеленание препятствует развитию физиологической зрелости малыша. Из-за тугого пеленания возникают ограничения в движениях (ребенок не может принять удобную позу), что нарушает процессы терморегуляции: увеличивается теплоотдача тела в распрямленном его положении.
Ограничивается и дыхание, а значит, пеленание увеличивает риск пневмонии и СВДС, а в последующем и речь ребенка развивается хуже
При тугом пеленании у малыша будет менее тесный контакт с матерью, что также немаловажно для его развития.
Какова была позиция ребёнка?
Что было отмечено первым? Движение стенки грудной клетки и усиление дыхания при отсутствии воздушного потока указывают на обструктивное апноэ. Отсутствие движения грудной стенки, дыхательных усилий и воздушного потока свидетельствует о центральным апноэ.
Какой период апноэ (в секундах)? Большинство здоровых детей на мгновение перестают дышать, когда они спят.
Изменён ли цвет кожи ребёнка? Необходимо проверить местоположение цианоза; у некоторых здоровых детей появляется синюшность вокруг рта, когда плачут, а акроцианоз (посинение кожи кистей рук, стоп, раковин ушей) или изменение цвета во время дефекации могут быть неверно истолкованы как угрожающее жизни явление.
Каков был мышечный тонус ребёнка (например, вялый, жёсткий или дрожащий)? Коченеющие или судорожные движения, сопровождаемое апноэ, предполагает аффективно-респираторные приступы (приступ задержки дыхания).
Что было предпринято (например, сердечно-лёгочная реанимация) и как это было сделано? Врач должен тщательно опросить родителей или других свидетелей об их усилиях по реанимированию ребёнка; отсутствие необходимости в реанимационных усилиях свидетельствует о доброкачественной причине, тогда как потребность в сердечно-легочной реанимации предполагает более серьёзную причину.
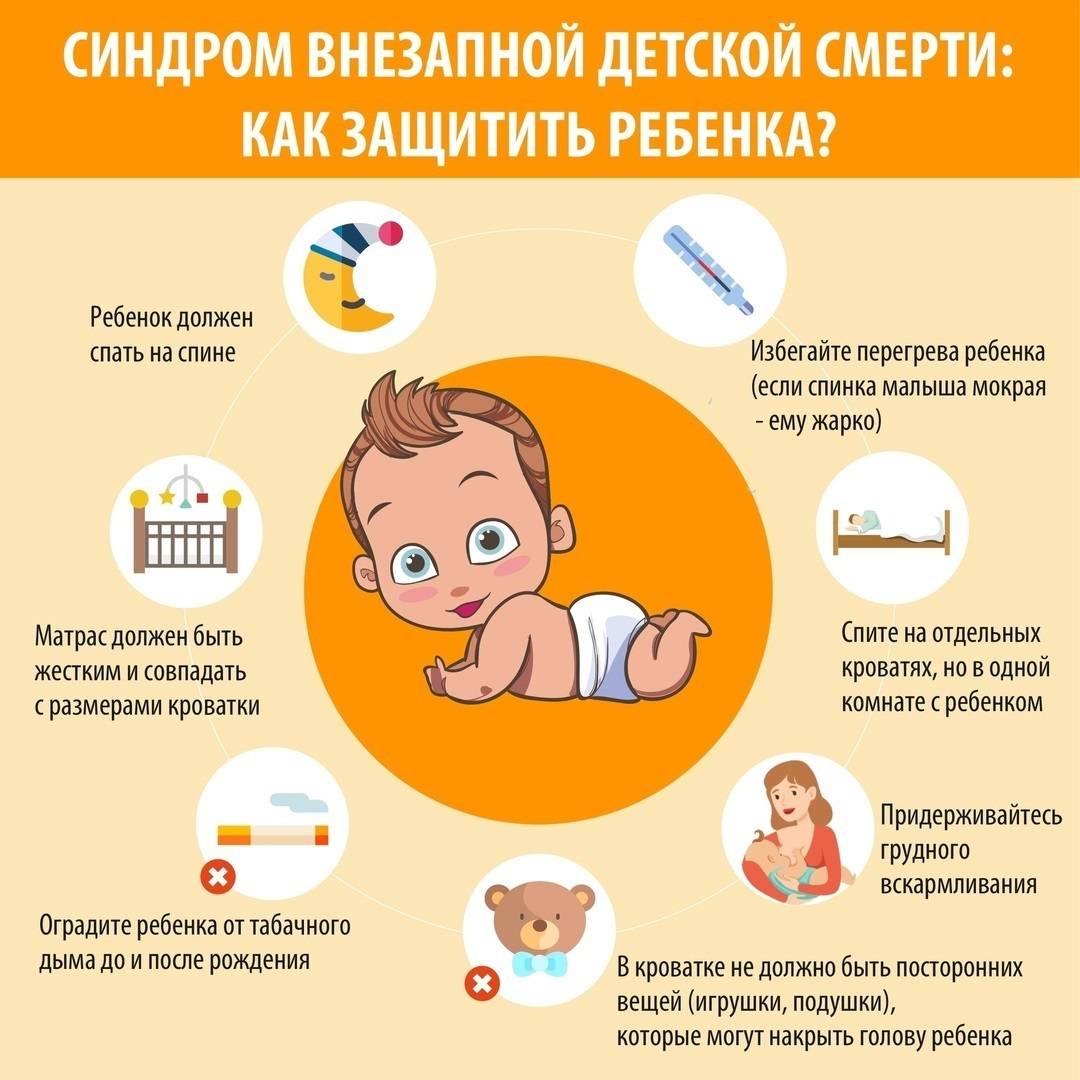
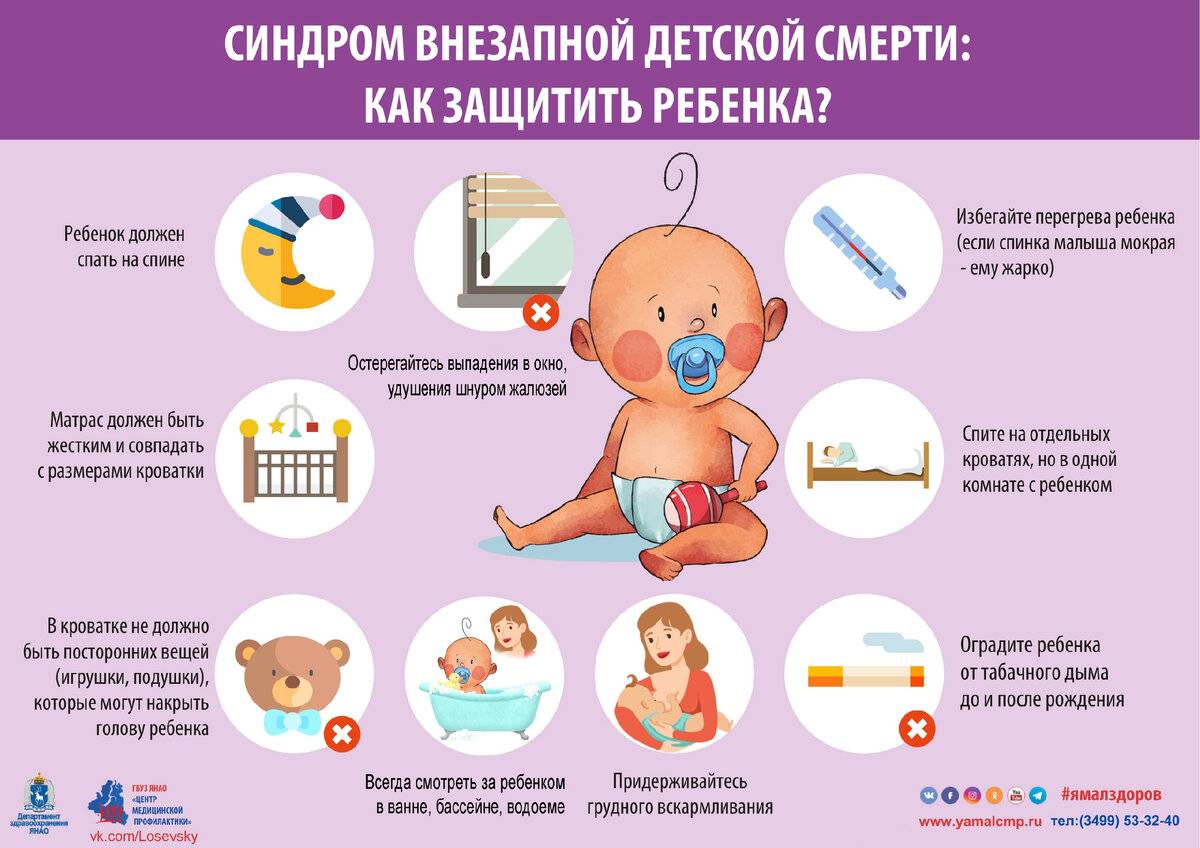
СОН НА СПИНЕ
В 1992 году Американская академия педиатрии (AAП) придумала план по сокращению неприемлемо
высокой частоты СВДС, заверяя обеспокоенных мам и пап, что внезапная необъяснимая младенческая
смерть не была связана с прививками. AAП инициировала национальную кампанию “Сон на
спине”, объясняя родителям, что дети должны лежать во время сна на спине, а не на животе. С
1992 по 2001 годы количество случаев постнеонатального СВДС снижалось в среднем ежегодно на 8,6%.
Казалось, что кампания “Сон на спине” была успешной и что настоящая причина СВДС была
связана не с прививками, а с тем, что дети спали на животе. Однако более пристальное рассмотрение
МКБ — 130 официальных способов умереть в младенчестве — обнаружило лазейку. Лица,
выдающие свидетельство о смерти, такие как коронеры, в случае кончины ребенка могли отнести причину
его смерти к одной из нескольких категорий. Они не были обязаны регистрировать смерть как СВДС.
Хотя уровень постнеонатальных случаев СВДС снижался ежегодно на 8,6% с 1992 по 2001 годы после
начала кампании AAП “Сон на спине”, постнеонатальная смертность от “удушения в
постели” (код E913.0 в МКБ-9) увеличивалась в течение этого же периода в среднем на
11,2% в год. Внезапные необъяснимые случаи младенческой смерти, которые до начала кампании
“Сон на спине” относились к категории СВДС, теперь относятся к категории “смерть
из-за удушения в постели”!
Постнеонатальная смертность по “другим удушениям” (код E913.1–E913.9 в МКБ-9),
“неизвестным и неопределенным причинам” (код 799.9 в МКБ-9) и “неизвестному
намерению” (код E980–E989 в МКБ-9), также увеличилась за этот период. В Австралии обнаружились аналогичные уловки.
Исследователи заметили, что в то время как уровень СВДС снизился, уровень смертей, относимых к
асфиксии, увеличился.
С 1999 по 2001 годы число смертей в США, отнесенных к категориям “удушение в постели”
и “неизвестные причины”, значительно возросло.
Хотя число случаев постнеонатального СВДС продолжало снижаться, не было никаких существенных
изменений в общей постнеонатальной смертности. В недавней статье (Маллой и Maкдорман),
опубликованной в “Пидиэтрикс”, исследователи СВДС рассказали о следующем наблюдении:
Из-за того, что при выдаче свидетельств о смерти предпочтение сместилось так, что
случаи, ранее классифицируемые как СВДС, сейчас классифицируются как “удушение”, число
смертей от удушения и смертей по неизвестным или неопределенным причинам составляет около 90% от
снижения числа смертей от СВДС, наблюдаемого в период между 1999 и 2001 годами, то есть снижение
СВДС было незначительным ().
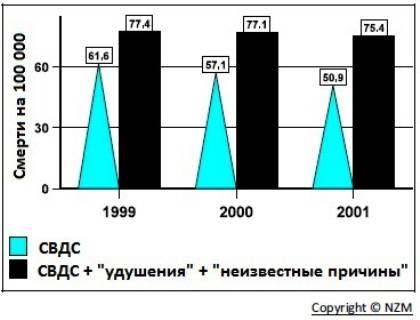 |
| Рис. 1 Переклассификация случаев смерти от СВДС на “удушение в постели” и “по неизвестным причинам” Уровень постнеонатального СВДС, как видно на диаграмме, снизился с 61,6 смертей (на 100 000 живорожденных) в 1999 г. до 50,9 в 2001 г. Однако в течение этого периода отмечался значительный рост постнеонатальных смертей, отнесенных к категории “удушение в постели” и “по неизвестным причинам”. Если случаи этих внезапных неожиданных смертей младенцев объединить со смертями от СВДС, то очевидно, что общий уровень СВДС остается относительно стабильным, с незначительным снижением. |
Дилатационная кардиомиопатия
Дилатационная кардиомиопатия (ДКМП) характеризуется расширением и ограничением функции левого или обеих желудочков. Наиболее часто встречающимся симптомом у пациентов с ДКМП, а также причиной смерти является застойная сердечная недостаточность. Аритмии как причина смерти при ДКМП в детском возрасте регистрируется реже.
Этиология ДКМП не установлена. Среди причин обсуждаются вирусные инфекции, иммунологические нарушения. Доказано,что ДКМП может быть последствием длительной хронической тахиаритмии . В настоящее время ведутся исследования по изучению митохондриальных аномалий как одной из основных причин ДКМП. Большую роль играет семейный анамнез. Выявлено ,что у детей с отягощённой наследственностью риск возникновения ДКМП в 600-700 раз выше,чем в популяции. Заре-гистрированы случаи аутосомно-доминантного, аутосомно-рецессивного и сцепленного с Х-хромосомой типа наследования.
При данном заболевании имеются четыре исхода:
- полное выздоровление;
- улучшение;
- смерть (10% детей при ДКМП умирают скоропостижно – особенно дети со стойким нарушением вентрикулярной функции, риск выше при АВ-блокаде I-II степени);
- необходимость в трансплантациии сердца или других хирургических вмешательствах.
В ходе длительного изучения ДКМП выявлено, что 1/3 больных умирает, причём большинство в течение 1-2 лет после начала заболевания; у 1/3-наступает улучшение, но сохраняются остаточные сердечные дисфункции; и у 1/3-полное излечение. 5-летняя выживаемость у детей составляет 34%-66%. Самым критическим периодом являются первые полгода заболевания, когда в большинстве случаев можно определить в какую сторону будет развитие ДКМП. Так как причина этого заболевания точно не идентифицирована, то и этиотропного лечения нет. Терапия включает предупреждение и лечение сердечной недостаточности, при необходимости – антиаритмические мероприятия, минимализацию риска тромбоэмболических осложнений.
Механизм развития
Конечно, точно сказать, почему и как развивается СВДС, никто не может. Однако некая закономерность исследователями всё же выявлена: как правило, малыши скоропостижно уходят из жизни во сне вследствие временной остановки дыхания (апноэ) либо нарушения сердечного ритма, вплоть до кратковременной остановки сердца. В норме при этих обстоятельствах ребенок просыпается, однако если он склонен к СВДС, этого не происходит.
В чем же причина? Дело в том, что малютка рождается с незрелыми жизненно важными системами (иммунной, нервной, вегетативной). Поэтому считается, что при возникновении определенных ситуаций (воздействии факторов риска), организм реагирует на них неадекватно, приводя к развитию СВДС.
Кроме того, в настоящее время существует еще несколько теорий возникновения синдрома, которые могут привести к апноэ или нарушению сердечного ритма:
* Недостаток серотонина в областях мозга, которые отвечают за дыхание, сердцебиение и кровяное давление во время сна. Однако невозможность в настоящее время определить уровень серотонина у живого ребенка не позволяет продвинуться дальше в исследованиях.
* Отсутствие гена Atoh1, что пока доказано только экспериментальным путем на мышах.
* Недосыпание матери в первом триместре беременности, когда происходит закладка органов и систем.
Однако и эти теории не до конца объясняют причину, а также обстоятельства скоропостижного ухода малыша из жизни в каждом конкретном случае.
На заметку маме
Даже у абсолютно здорового малыша на первом году жизни короткие паузы в дыхании на 12-15 секунд — вариант нормы. Тогда как если у него произошла остановка дыхания на 20 секунд и более, при этом сопровождаясь бледностью кожных покровов, вялостью и пониженным тонусом мышц, то это уже апноэ.
Полезные советы
СОВЕТ №1
Ознакомьтесь с факторами риска и принимайте меры для их снижения. Синдром внезапной смерти чаще всего происходит у детей младше 1 года, особенно в первые 6 месяцев жизни. Однако, существуют факторы риска, которые можно контролировать, такие как курение родителей, сон на животе, перегревание и неправильное положение ребенка при сне. Избегайте этих факторов, чтобы снизить риск возникновения синдрома внезапной смерти.
СОВЕТ №2
Соблюдайте правила безопасности при сне ребенка. Рекомендуется класть ребенка спать на спину, на твердую поверхность без подушек и мягких предметов. Избегайте перегревания комнаты, поддерживайте комфортную температуру. Также, не допускайте курение в помещении, где находится ребенок, и не позволяйте никому спать с ним в одной кровати.
СОВЕТ №3
Проводите регулярные осмотры у педиатра и следуйте его рекомендациям. Регулярные визиты к врачу помогут выявить возможные проблемы здоровья ребенка и своевременно принять меры для их предотвращения. Педиатр также может дать вам дополнительные рекомендации по безопасности и здоровому образу жизни, которые помогут снизить риск синдрома внезапной смерти.
Вредные составляющие вакцин
Из чего состоят вакцины?
Вакцины содержат живые или “аттенуированные” (ослабленные) вирусы и бактерии или их части (представляющие собой чужеродный генетический материал), ткани животных, формальдегид и/или фосфат или (гидроксид) алюминия. Токсичность вакцин варьирует широко и непредсказуемо; вакцина DPT содержит от 1 до 26,9 микрограмм эндотоксина на миллилитр. Geraghty et al. в Калифорнии безуспешно пытались убедиться в том, что токсичность и состав вакцин соответствуют заявленной на ампулах.
В США огромное увеличение числа различных состояний, связанных с повреждением мозга, хронологически тесно связано с обязательными массовыми прививками. Эти состояния включают аутизм, проблемы в обучении, параличи мозгового происхождения, дислексию, гиперактивность, глухоту и слепоту, леворукость (согласно последней статистике, левши живут на 9 лет меньше правшей), а также поражения мозга с серьезными и часто пожизненными последствиями.
Вакцины, в силу своего состава, являются вредными веществами и вызывают ответ, аналогичный синдрому неспецифического стресса.
Недавно мы записали дыхание ребенка, получившего прививку DT (АДС. — Прим. перев.) — P-компонент отсутствовал, поскольку у ребенка была тяжелая реакция на две предыдущие прививки DPT. Реакция, отраженная в записи дыхания, была очень сходна с реакцией, наблюдавшейся после введения вакцины DPT. Написанное выше не обозначает оправдания добавления коклюшного компонента, но демонстрирует, что все вакцины потенциально вредны.
Причины (факторы риска) синдрома внезапной детской смерти
Сочетание некоторых факторов окружающей среды может сделать ребенка более уязвимым перед синдромом внезапной детской смерти.
Физические причины
К физическим причинам, увеличивающим риск СВДС, относятся:
- Аномалии строения мозга. Некоторые младенцы рождаются с заболеваниями, которые повышают риск смерти от СВДС. В большинстве случаев эти аномалии касаются частей мозга, контролирующих функцию дыхания и пробуждения ото сна.
- Низкий вес при рождении. Преждевременные роды и многоплодные роды увеличивают вероятность того, что мозг ребенка еще не созрел до нужной степени, и имеет низкую степень контроля над автоматическими процессами, такими как дыхание и сердечные сокращения.
- Дыхательная инфекция. Многие младенцы, умершие от СВДС, накануне перенесли инфекционное респираторное заболевание, что могло внести свой вклад в проблемы с дыханием.
Факторы риска синдрома внезапной детской смерти, связанные со сном
Положение ребенка в кроватке и некоторые атрибуты сна – могут увеличивать риск СВДС. Примерами этого являются:
- Сон младенца на животе или на боку. Дети, которые спят на животе или на боку – чаще имеют трудности с дыханием, нежели дети, спящие на спине.
- Сон на мягкой поверхности. Сон лицом вниз на мягком матрасе, укрывшись мягким одеялом – может привести к удушению тканью. Укрывание головки ребенка одеялом – также является рискованной практикой.
- Сон с родителями. Сон в одной комнате с родителями – снижает риск СВДС, однако сон в одной постели – значительно увеличивает этот риск. Хотя бы потому, что взрослые привыкли использовать более мягкие поверхности для сна, нежели требуются младенцу.
Хотя синдром внезапной детской смерти может случиться с любым ребенком, ученые выявили несколько факторов, которые способны увеличить риск этого синдрома. Они включают в себя:
- Пол. Мальчики чаще умирают от СВДС.
- Возраст. Младенцы наиболее уязвимы во время второго и третьего месяцев жизни.
- Национальность. По неизвестным причинам, чернокожие дети и дети американских индейцев погибают от СВДС несколько чаще, чем дети остальных рас и национальностей.
- Семейный анамнез СВДС. Дети, у которых родные или двоюродные братья/сестры умерли от СВДС, имеют особенно высокий риск развития СВДС.
- Пассивное курение. Дети, которые проживают в одном доме с курящими людьми, имеют более высокий риск СВДС.
- Преждевременные роды. Недоношенность и низкий вес при рождении способны увеличить риск смерти от СВДС.
Материнские факторы риска СВДС
Во время беременности можно прогнозировать повышенный риск смерти младенца от синдрома внезапной детской смерти, если будущая мать:
- Возраст менее 20 лет.
- Курит сигареты.
- Употребляет наркотики или алкоголь.
- Не имеет доступа к адекватной дородовой медицинской помощи.
Поддержка родителей
Наличие эмоциональной и психологической поддержки родителей, потерявших младенца от синдрома внезапной детской смерти – имеет чрезвычайно важное значение. Родители обычно чувствуют острую личную вину за случившееся; кроме того, немало беспокойства доставляет обязательное полицейское расследование смерти младенца, непременно проводящееся в каждом таком случае. . Если вы столкнулись с этой бедой – постарайтесь не замыкаться в себе, обсуждать эту беду и свои чувства с другими родителями, пережившими подобное.
Если вы столкнулись с этой бедой – постарайтесь не замыкаться в себе, обсуждать эту беду и свои чувства с другими родителями, пережившими подобное.
Ваш врач может порекомендовать группу психологической поддержки, доступную в вашем городе, или интернет-форум, объединяющий таких людей, как вы
Беседы с близким другом или духовным наставником – также могут принести пользу.
Проговаривайте свои чувства
Старайтесь делиться с друзьями и членами семьи своими чувствами и переживаниями. Поверьте, многие люди искренне хотят помочь, но просто не знают, как подойти к вам, чтобы не причинить еще больше боли.
Старайтесь быть максимально ближе к супругу/супруге. Потеря ребенка является страшным ударом, способным разрушить ваш брак. Не пренебрегайте возможностью получения консультации семейного психолога, если это возможно. Делитесь своими чувствами и мыслями о произошедшем друг с другом.
Дайте себе время для исцеления душевной раны
Наконец, не запрещайте себе горевать. Не смущайтесь, если слезы волной начинают душить вас в «неподходящих» местах или ситуациях. Это не симптом психической болезни, это просто тяжелая душевная рана. Исцеление от нее требует времени.
Предполагаемые причины смерти
Существуют определенные факторы и причины синдрома внезапной смерти младенцев, приводящие к этому малоизученному явлению. Родители должны постараться исключить все факторы риска, чтобы сохранить жизнь своему ребенку.
Существуют теории, которые объясняют механизмы появления СВДС. Возможные причины синдрома внезапной смерти младенцев таковы:
- Нарушение дыхания. Может считаться нормой лишь во время сна. По причине непредвиденной остановки дыхания начинается гипоксемия (недостаток кислорода), поэтому организм сразу пробуждается и возобновление дыхания происходит рефлекторно. Если же этого не произошло – наступает смерть. Синдром внезапной смерти младенцев (СВСМ) появляется из-за того, что у новорожденного регуляторные механизмы незрелые и не функционируют в полной мере;
- Нарушение деятельности сердца. Некоторые специалисты настаивают на том, что причиной летального исхода становится не апноэ (остановка дыхания), а именно асистолия (прекращение работы сердца). Причинами считаются: нарушенный ритм, брадикардия (низкое число сокращений сердца) и слишком часто сменяющаяся частота сокращений предсердий;
- Нарушения в стволовом мозге. Дыхательный и вазомоторный центры локализуются в заднем отделе головного мозга. Бывают случаи, когда нарушения ферментного синтеза и формирование ацетилхолиновых рецепторов провоцирует появление СВСМ. У детей, пострадавших от внезапной смерти выявляются микроструктурные поражения и нарушения клеток в мозговом стволе, которые возникли еще в период внутриутробного развития из-за гипоксии (недостаток кислорода);
- Нарушение кровообращения. Возникает по причине пережатия артерии при неправильном положении головы новорожденного. Так как мышечная система у младенцев недостаточно развита, то самостоятельно он не может поворачивать голову. Только через четыре месяца после рождения новорожденный способен поворачивать голову. Не стоит укладывать ребенка спать на боку или на животе, так как в этом случае поступление артериальной крови в головной мозг сильно ухудшается, стремительно замедляется дыхание и слабеет пульс;
- Стресс. Очень часто у жертв внезапной смерти наблюдаются многие патологоанатомические изменения из-за сильного стресса. Изменения таковы:
- незначительные кровоизлияния в легких и вилочковой железе;
- изъявления слизистой желудочно-кишечного тракта;
- морщинистые лимфоидные новообразования;
- низкий уровень вязкости крови.
Провоцирующие факторы к возникновению внезапной смерти

Во время изучения синдрома внезапной детской смерти были выявлены определенные провоцирующие факторы. Провоцирующие факторы таковы:
- ребенок спит на боку или животе;
- слишком мягкие матрасы и подушки для сна;
- перегрев ребенка (тяжелые одеяла, высокая температура в помещении);
- родившиеся дети с низкой массой тела;
- беременность более чем одним ребенком;
- частые беременности и слишком короткий временной интервал между ними;
- ранее случившаяся внезапная смерть ребенка в семье;
- мертворождение;
- полное отсутствие или недостаток консультации у врача при беременности;
- гипоксия или малокровие у плода;
- слишком молодой возраст беременной;
- табакокурение, употребление беременной женщиной спиртных напитков и психоактивных веществ;
- плохие семейные условия (большое скопление людей в помещении, нерегулярное проветривание, курение других членов семьи, незнание как ухаживать за младенцем);
- послеродовая депрессия.
К одному из провоцирующих факторов относится пеленание младенца. Некоторые специалисты утверждают, что пеленание младенца необходимо, так как у него не получится перевернуться в неправильное положение, а это значит, что риск смерти снижается.
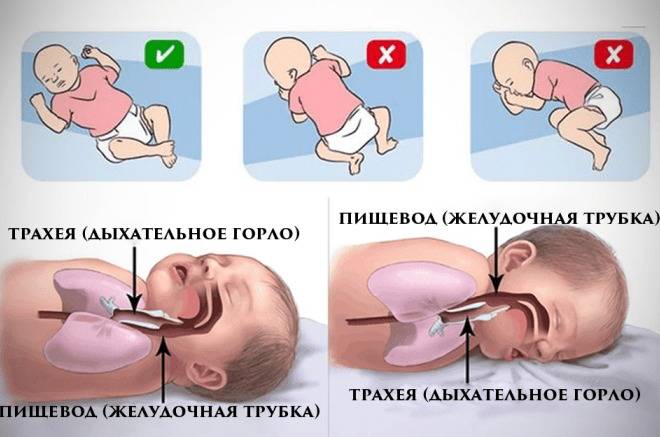
Другие специалисты уверены, что из-за пеленания останавливается физическое развитие ребенка. Слишком тугое пеленание ограничивает младенца в движениях, поэтому нарушаются процессы терморегуляции (происходит увеличение теплоотдачи в ровном положении).
Из-за пеленания нарушается нормальный процесс дыхания, что является причиной возникновения пневмонии, приводящей к СВСМ
Также стоит учитывать, что тугое пеленание ограничивает телесный контакт с матерью, а это является немаловажной частью для последующего развития ребенка