Питание при обострениях и ремиссии
В острые периоды ревматоидного артрита должна быть строгая диета, полностью исключающая провокативные блюда: соленое, жареное, жирное и т. д. По мере стихания острых воспалительных явлений допустимо включение в диету молока и кисломолочных блюд, рыбы и мяса – вареных на пару и в запеченном виде.
Ремиссия позволяет включить в рацион пациента многие исключенные при обострении продукты в небольшом количестве. Допустимо есть:
- телятину, курицу;
- сыр, молочные супы;
- каши из гречки, овса;
- ржаной хлеб – не более 200 граммов в сутки;
- овощи и блюда из них, фрукты, ягоды;
- кофе с добавлением молока, некрепкий чай, соки и компоты.
В зависимости от состояния больного могут быть допущены (под контролем) следующие блюда:
- Борщи, супы с квашеной капустой в составе.
- Почки и мясные субпродукты.
- Рисовая и манная каши.
- Икра.
- Сгущенка.
- Пудинги.
Соблюдение диеты при артрите позволяет снизить дозы применяемых препаратов, в том числе гормональных, улучшить состояние больного, снизить боль, вернуть суставам прежнюю подвижность.
Также существуют теории о влиянии голодания на излечение от болезни. Чтобы узнать подробнее, можно посмотреть видео:
Правило 1. Физическая активность должна соответствовать вашему здоровью.
Для начала небольшое вступление. Сустав представляет собой подвижное соединение нескольких костей. Покрывающая их хрящевая ткань создает условия для плавного скольжения и выполняет функции амортизатора вместе с синовиальной жидкостью. По мере разрушения хряща ресурсы сустава снижаются, поэтому и физическую нагрузку необходимо правильно скорректировать, чтобы болезнь не прогрессировала.
- Если вам назначено лечение артроза или остеоартроза коленного или тазобедренного сустава, откажитесь от бега, прыжков и подъема тяжестей.
- Избегайте положения на корточках и не стойте в согнутом положении.
- Используйте при необходимости для ходьбы трость.
- Если пострадали суставы пальцев рук, запрещена мелкая ручная работа, нельзя отжимать белье и подвергать поврежденные участки другим опасным нагрузкам.
Чтобы суставы и дальше не регрессировали, они должны получать достаточно кислорода. Этому как нельзя лучше способствует ходьба в умеренном темпе, плавание, специальная гимнастика, обеспечивающая общую кардионагрузку. Идеально уделять ей 30-40 минут в день, если артроз не сопровождается болью и воспалением.
При артрозе всегда показано плавание или неспешная ходьба
Лучшие препараты от подагры
Только доктор знает, какой из препаратов и в какой дозировке назначать пациенту. Самолечением заниматься ни в коем случае не стоит — это способно лишь навредить здоровью, а не помочь справиться с проблемой. Ниже приведен рейтинг препаратов с наиболее высокой эффективностью, начиная с самого эффективного и далее в порядке убывания. Одни предпочитают таблетки от подагры, а другим помогают гели, капсулы, порошки — форма выпуска разная.
Кетонал
Форма выпуска — капсулы. В качестве действующего в-ва выступает Кетопрофен, оказывает жаропонижающий, противовоспалительный и обезболивающий эффект. Уже спустя полчаса после приема отмечается максимальное содержание в крови. Способен связываться с белками крови, затем проникает в суставную жидкость. Доктора отмечают быстрое действие Кетонала и активно его назначают пациентам. Лекарственных форм несколько. Эффективное снятие боли. Принимать по одной капсуле дважды в день, обильно запив молоком или водой.
Наличие противопоказаний: язва, печеночная и почечная недостаточность, гемофилия, период лактации и беременности, не назначают детям до пятнадцати лет.
Аденурик (Фебуксостат)
Выпускается в таблетках по 120 миллиграммов. Назначают при артрите, подагре, тофусах. Благодаря активному ингредиенту уменьшается образование мочевой кислоты, поэтому снижается ее уровень в моче и происходит противодействие появлению мочевых камней. Также это способствует снижению уровня мочевой кислоты в прочих жидкостях (крови, тканях). В итоге не откладываются болезненные отложения — кристаллы на суставах.
Назначают при хронических проявления гиперурикемии, когда ураты уже отложены (в анамнезе есть тофус или подагрический артрит). Способен препарат предупредить и вылечить гиперурикемию у пациентов, подвергающихся облучению.
К противопоказаниям относят аллергию и недавнюю пересадку органов.
Рекомендуется принимать препараты от подагры перед едой.
Обязательно при назначении доктор измеряет в крови уровень теофиллина на начальной стадии лечения. При необходимости снижает дозировку.
Колхицин

Этот препарат назначают при появлении подагрических приступов. Колхицин способен понижать уровень лейкоцитов в воспаленных очагах, а также уменьшить соли мочевой кислоты. Когда наблюдаются острые подагрические приступы и принимают колхицин, уже спустя двенадцать часов в состоянии пациента наблюдаются улучшения. Если принимать препарат ежедневно, повторные приступы снижаются на две трети.
Применение: прием препарата должен происходить только в случае появления острых приступов. Принимают по таблетки каждый час, пока не снизится боль. В день разрешено употреблять не более восьми таблеток. В качестве профилактики принимают по ½ таблетки единожды в день. Стоимость препарата высокая, однако он очень эффективный. Небольшой риск появления побочных реакций.
Как лечить подагру ног
Подагру со времен средневековья называли «болезнью королей», так как именно святейшие особы имели возможность баловать себя обильными трапезами и были склонны к чревоугодию. Поэтому, в первую очередь, для контроля подагры нужно пересмотреть режим питания. Следует уменьшить употребление мяса и мясных субпродуктов, отказаться от жирной пищи, от бобовых и рыбной икры, пива, вина и по возможности – от прочих алкогольных напитков. Больным подагрой обычно назначают диетический стол № 6. Рекомендуется выпивать в сутки не менее 2 литров жидкости. Полезными окажутся минеральные воды, такие как «Боржоми», «Нарзан», «Ессентуки».
При острых приступах подагры к воспаленному месту рекомендуют прикладывать лед, делать компрессы с димексидом. Показано применение обезболивающих и противовоспалительных средств, не содержащих стероидов.
Обратите внимание!
Американскими учеными установлена взаимосвязь между дефицитом кальция и аскорбиновой кислоты в организме и развитием подагры. Поэтому в качестве лечения и профилактики заболевания нужно по согласованию с врачом принимать эти вещества.
При подагре ноги значительно улучшает самочувствие физиотерапия. Одним из самых прогрессивных и высокотехнологичных методов лечения подагры является ударно-волновая терапия. При воздействии на пораженные ткани ударной волной определенной частоты происходит следующее: разрыхляются микрокристаллы солей и уплотнений соединительной ткани, кровоток усиливается в десятки раз, что в свою очередь ведет к рассасыванию солей и восстановлению тканей.
В особо тяжелых случаях прибегают к хирургическим методам удаления отложений мочевой кислоты в суставах. Но, чтобы избежать этого, следует проводить профилактику артритных заболеваний, таких как подагра ноги.
Профилактика подагры на ногах
Для того чтобы суставы ваших ног до самой старости сохранили подвижность и работоспособность, следует обратить внимание на следующие профилактические меры:
- ведите активный образ жизни, больше ходите пешком, по утрам делайте зарядку;
- откажитесь от вредных привычек;
- ешьте больше круп, овощей, фруктов, отварных или приготовленных на пару мяса и рыбы;
- пейте больше простой воды;
- в профилактических целях сдайте анализ крови на определение содержания важнейших витаминов и минералов. При необходимости дополните рацион минерально-витаминным комплексом.
Если все-таки вы столкнулись с подагрой, не спешите отчаиваться. Главное – не откладывайте решение проблемы «на потом», обратитесь к специалистам. Надежным помощником в борьбе с заболеванием станет уже отмеченный нами метод ударно-волновой терапии (УВТ). Одни из самых доступных цен на процедуры вы найдете в медицинском центре «Здоровье Плюс». Даже люди пожилого возраста могут пройти здесь эффективное и доступное по стоимости лечение. Процедуры в МЦ «Здоровье Плюс» проводятся без анестезии курсом из нескольких сеансов по 10–15 минут, количество которых зависит от остроты и длительности заболевания. Квалифицированные специалисты помогут вам поддержать здоровое состояние организма.
Как правильно подобрать препарат
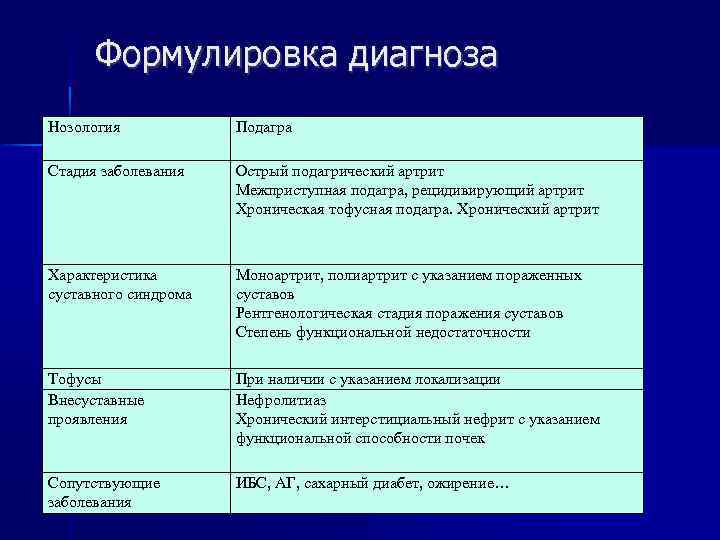
Чтобы доктор назначил действенное и правильное лечение, необходимо прежде всего выполнить качественную диагностику. Для этого берут пункцию сустава и проводят исследование синовиальный жидкости, пытаются обнаружить в ней кристаллы уратов. Без анализа мочи тоже не обойтись, чтобы выявить мочевую кислоту. Ее же ищут в крови. Обязательно проводят рентген суставов, чтобы выявить наличие их деформации и наличие подкожных тофусов. В этом вопросе также помогает МРТ и компьютерная томограмма.
Когда анализы на руках и прочие похожие заболевания исключены опытным путем, назначают препараты в зависимости от проявлений и стадии заболевания:
- когда поражен один сустав, не обойтись без внутрисуставных инъекций кортикостероидов;
- обязательно снизить уровень мочевой кислоты;
- без нестероидных противовоспалительных препаратов не обойтись никак;
- необходимо повысить выведение мочевой кислоты при помощи урикозурических препаратов.
В любом случае не обойтись без диеты. Это значит, что нужно ограничить употребление продуктов с пуринами. Речь идет о морепродуктах, алкоголе, бобовых, птице, красном мясе, субпродуктах. Так проявляется немедикаментозная терапия. А вот без медикаментозной терапии просто не обойтись, так как придется снимать острые приступы, снижать уровень мочевой кислоты, предотвращать появление уратов и растворять уже образовавшиеся. Подагра лечится у мужчин препаратами такими же, как и для женщин.
Симптомы острой подагры
Кристаллы лучше формируются при более низких температурах окружающей среды, чаще поражаются дистальные межфаланговые, плюснефаланговые, пясно-фаланговые суставы, реже – лучезапястный, голеностопный, коленный и локтевой суставы. В каждом втором случае поражается первый плюснефаланговый сустав. Подагра поражает и окружающие структуры, захватывая суставные мешки, сухожилия.
Во время приступа, сустав и окружающие ткани опухают, краснеют. Они теплые и болезненные на ощупь. Боль усиливается при прикосновении, сгибании поврежденного сустава.
Без лечения приступ подагры проходит самостоятельно за 7-10 дней. Затем следует бессимптомный период, длящийся от нескольких дней до нескольких лет. В первый год повторный приступ испытывают более половины, через 2 года – до 80% больных подагрой.
Первый приступ обычно дает симптомы на одном суставе. По мере повторения болезнь охватывает все больше суставов. Симптомы становятся более выраженными, длительными и частыми. У больных становятся хорошо заметны деформации суставов.
Диета при подагре
Для коррекции уровня гиперурикемии, предотвращения приступов подагрического артрита и сопутствующих заболеваний необходимо соблюдать диету
Важно поддерживать нормальную массу тела, не переедать, употреблять меньше алкоголя
Диета потребует:
- отказаться от субпродуктов;
- ограничения морепродуктов, красного мяса, фасоли, сахара и соли.
Рекомендуется есть: овощи и обезжиренные молочные продукты. Больные должны больше двигаться, пить много воды.
Исследования показывают связь между высоким потреблением витамина С и низким уровнем мочевой кислоты в крови, однако в этом отношении необходимы дополнительные исследования.
Лечение синдрома Фелти
Для оценки эффективности лечения синдрома Фелти разработаны специальные критерии.
Критерии хорошей эффективности лечения.
- Увеличение количества гранулоцитов до 2000/мм3 и более.
- Снижение частоты инфекционных осложнений по крайней мере на 50%.
- Снижение частоты развития кожных язв по крайней мере на 50%.
Основными препаратами дли лечении синдрома Фелти считают парентеральные соли золота, при неэффективности метотрексат (лефлуномид и циклоспорин). Тактики их применении тикая же, как и при других формах РА. Монотерапия ГК (более 30 мг/сут) приводит только к временной коррекции гранулоцитопении, которая рецидивирует после снижения дозы препарата, и увеличению риска развития инфекционных осложнений. Пациентам с агранулоцитозом назначают пульс-терапию ГК по обычной схеме. Получены данные о быстрой нормализации уровня гранулоцитов на фоне применения гранулоцитарно-макрофагального или гранулоцитарного колониестимулирующих факторов. Однако их введение сопровождают побочные эффекты (лейкоцитокластический васкулит, анемия, тромбоцитопения, боли в костях) и обострения РА. Для снижения риска развития побочных эффектов рекомендуют начинать лечение с низкой дозы гранулоцитарно-макрофагального колониестимулирующего фактора (3 мкг/кг в сутки) в сочетании с коротким курсом ГК (преднизолон в дозе 0,3-0,5 мг/кг). При тяжёлой нейтропении (менее 0,2х 109/л) лечение гранулоцитарно-макрофагальным колониестимулирующим фактором проводят в течение длительного времени в минимально эффективной дозе, необходимой для поддержания числа нейтрофилов >1000/мм3.
Хотя спленэктомия приводит к быстрой (в течение нескольких часов) коррекции гематолологических нарушений, в настоящее время её рекомендуют проводить только у пациентов, резистентных к стандартной терапии. Это связано с тем, что у четверти больных наблюдают рецидивирование гранулоцитопении, а у 26-60% пациентов рецидивирование инфекционных осложнений.
Проводить гемотрансфузию не рекомендуют за исключением случаев очень тяжелой анемии, ассоциированной с кардиоваскулярным риском. Эффективность эпоэтина бета (эритропоэтина) не доказана. Его рекомендуют применять только перед хирургическими операциями (при необходимости).
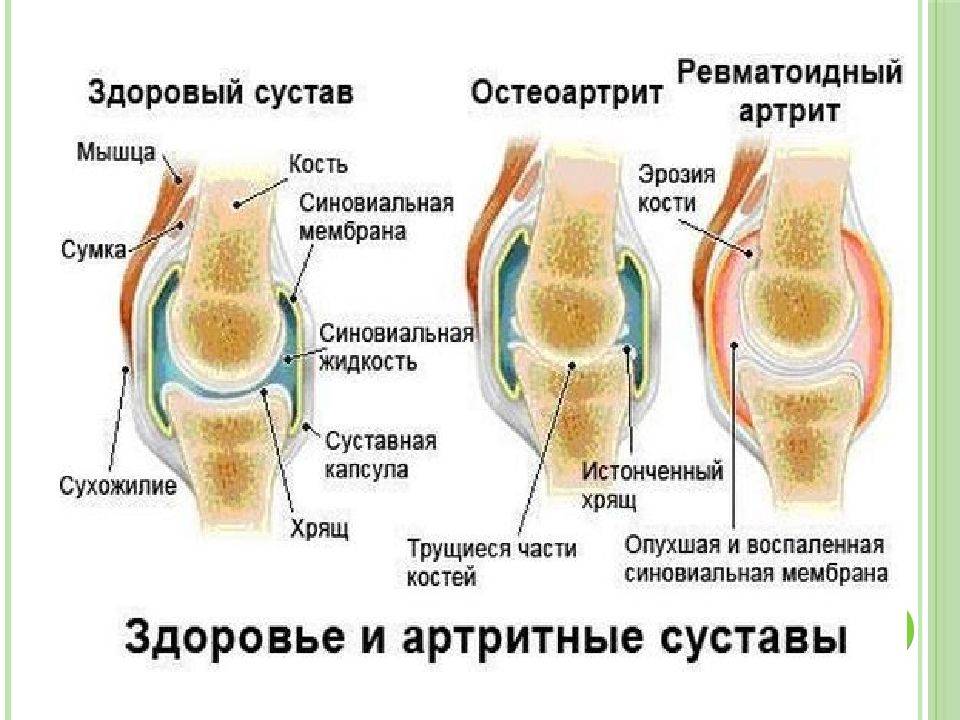
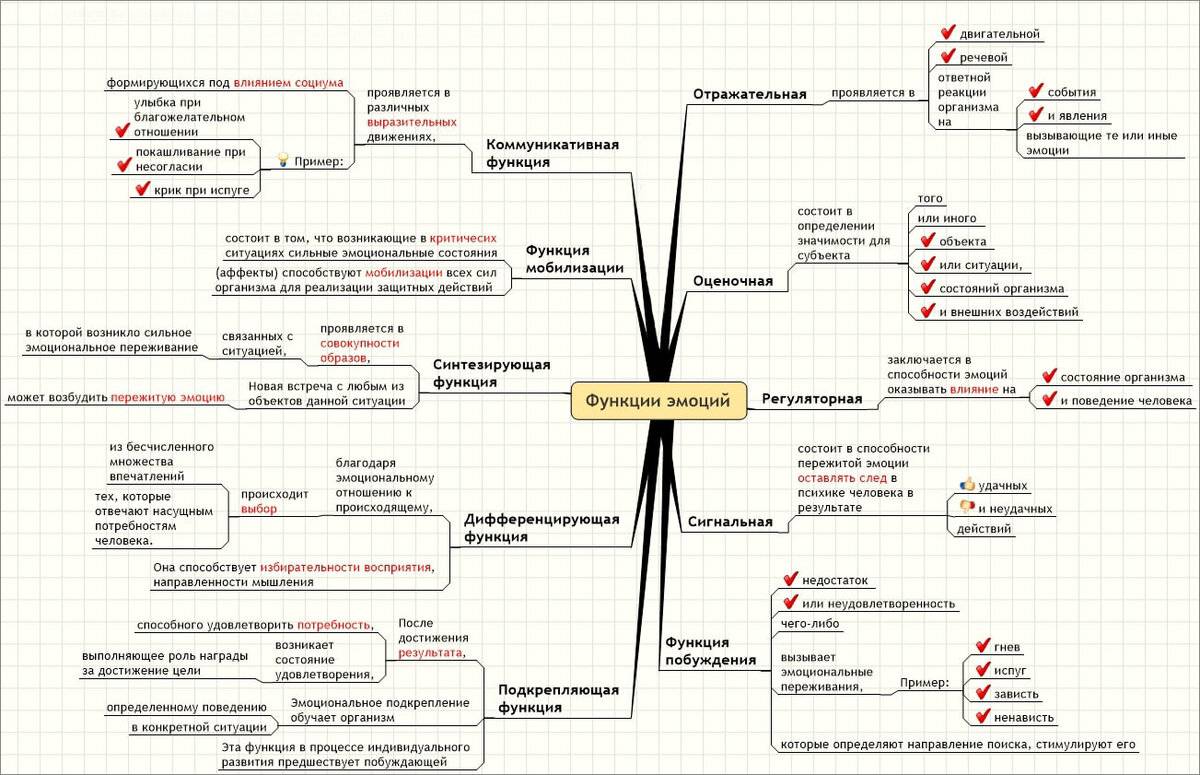
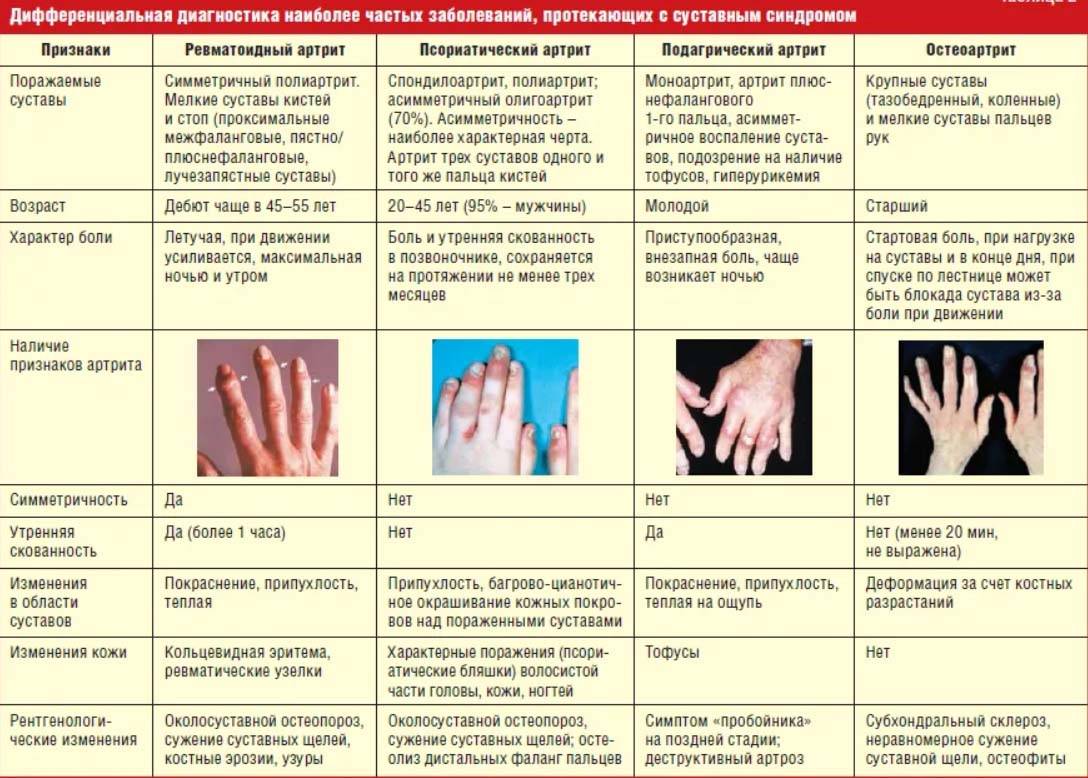
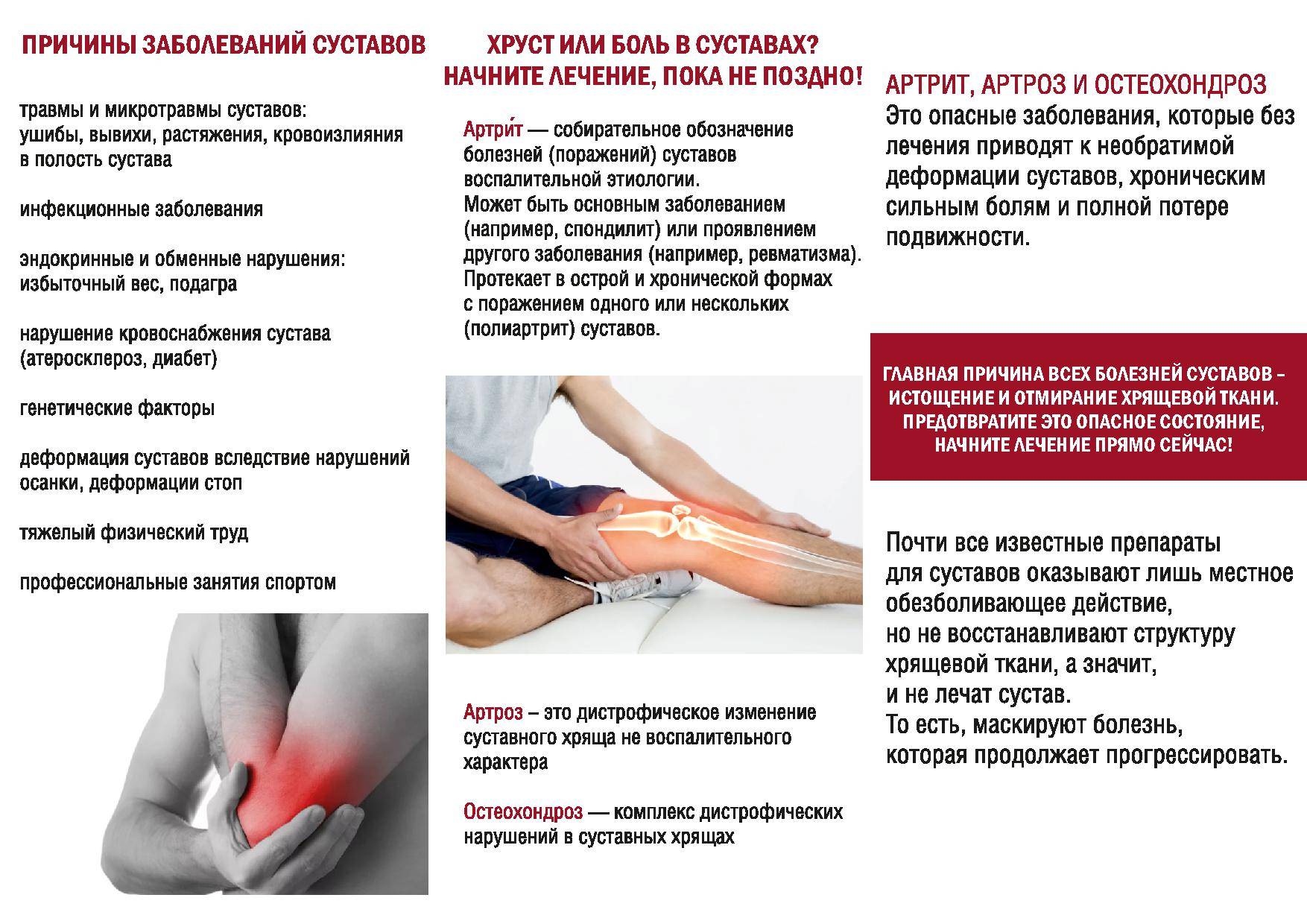
Виды артрита
В зависимости от клинической формы и причин возникновения различают следующие формы заболевания:
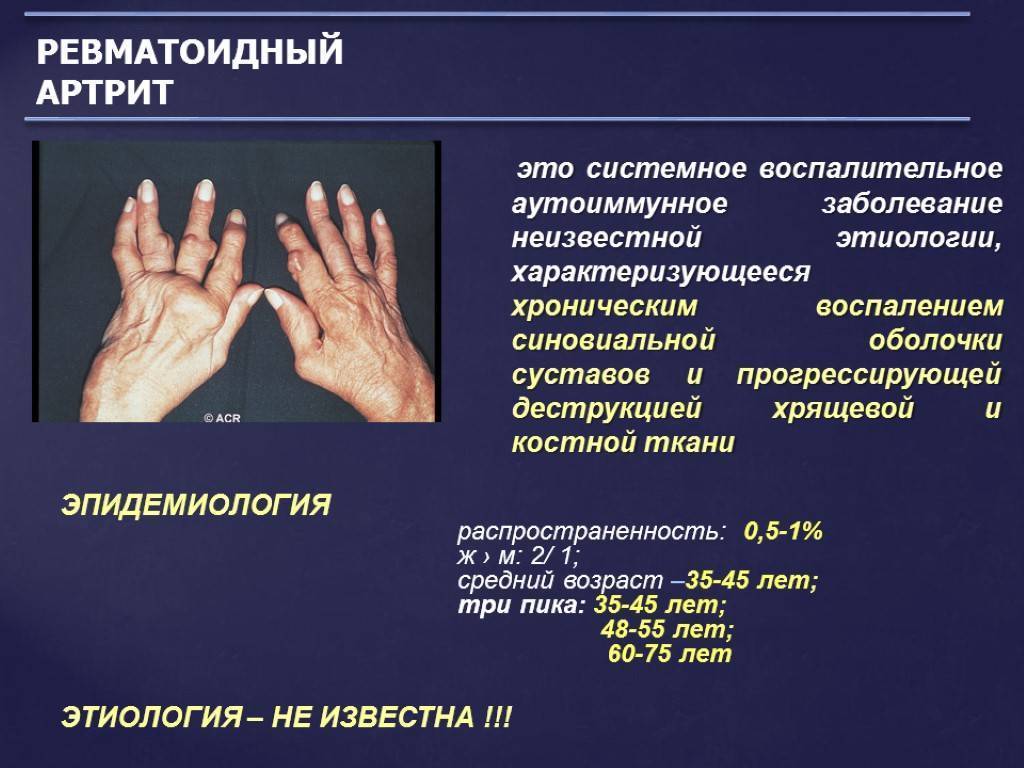
- ревматоидный артрит — возникает в результате развития аутоиммунного воспаления, различают серопозитивный и серонегативный варианты;
- реактивный — патологический ответ иммунной системы на перенесенное инфекционное заболевание;
- подагрический — связан с нарушением метаболизма мочевой кислоты;
- псориатический — хроническое воспалительное заболевание, является осложнением псориаза;
- аутоиммунный — является осложнением заболеваний соединительной ткани;
- ювенильный — возникает у детей до 16 лет;
- посттравматический.
В зависимости от количества пораженных суставов выделяют моноартрит (поражение одного сустава), олигоартрит (поражение 2-3 суставов), и полиартрит (одновременное поражение четырех и более суставов).
По течению выделяют:
- острый артрит — внезапное начало, сильные боли, быстрое прогрессирование.
- хронический артрит — воспалительные процессы длятся более 3х месяцев.
Стадии артрита:
- Начальная: происходит отек и воспаление синовиальной оболочки. Появляются болевые ощущения в пораженном суставе, мягкие ткани вокруг краснеют и отекают, происходит нарушение двигательной функции. Часто страдает общее состояние больного.
- Образование паннуса: разрастание соединительной ткани в месте воспаления. Данный патологический процесс приводит со временем к разрушению хряща. Боли при движении становятся сильнее, появляются характерные ночные воспалительные боли. Отечность сустава может стать меньше, но начинается уплотнение мягких околосуставных тканей.
- Формирование волокнистого анкилоза: развитие неподвижности сустава. На данной стадии хрящевая поверхность костной ткани разрушена полностью, соединительная ткань срастается с костной, образуя малоподвижное соединение. Нарушается работа сустава. Периоды ремиссии чередуются с обострением заболевания.
- Костный анкилоз: на месте соединительной образуется костная ткань, сустав становится неподвижным. Наступает инвалидизация.
Методы диагностики подагры
Диагностика подагры включает в себя физикальные, лабораторные и инструментальные методы исследования. Диагноз «подагра» ставится при совпадении нескольких признаков, характерных для данного заболевания
Физикальная диагностика
Физикальная диагностика предполагает визуальный осмотр пациента и пальпацию. Результаты осмотра сопоставляются с жалобами пациента и историей заболевания.
Лабораторная диагностика
Лабораторная диагностика позволяет установить, что причиной патологических изменений в суставе является нарушение обмена мочевой кислоты. Решающую роль в этом играют следующие анализы:
биохимический анализ крови (важен показатель мочевой кислоты в плазме крови);
анализ синовиальной (внутрисуставной) жидкости на наличие в ней уратов. Для этого делается пункция сустава.
для оценки скорости клубочковой фильтрации может проводиться суточный сбор мочи.
Если есть необходимость подтвердить, что обнаруженные новообразования в суставе представляют собой тофусы, проводится биопсия с дальнейшим исследованием их содержимого.
Инструментальная диагностика
Рентгенография позволяет выявить патологические изменения в суставах. Они имеют место на поздних стадиях, поэтому начало заболевания с помощью рентгенологических методов установить невозможно. Для выявления тофусов (они не всегда выступают над поверхностью кожи) используются компьютерная томография или МРТ.
На ранних стадиях может применяться УЗИ. С помощью ультразвука обнаруживаются довольно мелкие отложения солей, поэтому на УЗИ видны тофусы ещё на стадии их формирования. Также характерным признаком подагры является «двойной контур» – возникновение эхогенной полоски, идущей параллельно линии суставного хряща. Она возникает, потому что кристаллы соли не проникают в структуру хряща, а просто покрывают его сверху, создавая дублирующий контур, хорошо заметный при исследовании.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Острый подагрический артрит
Острый подагрический артрит возникает как следствие гиперурикемии, протекающей бессимптомно. Одновременно с ним может возникать почечнокаменная болезнь. При отсутствии лечения — это состояние уже через 3-4 года может привести к частым пиелонефритам, нефросклерозу и почечной недостаточности. К симптомам этого патологического состояния относится:
лихорадка, которая сопровождается сильной болью и воспалением в суставах;
1-й день болей наиболее мучителен;
кожа над больным суставом краснеет и становится горячей;
сустав большого пальца ноги (первый плюснефаланговый) опухает и сильно болит;
асимметричные отеки суставов.
Симптомы и лечение острого подагрического артрита должен устанавливать врач при пальпации, рентгенографии и посеве синовиальной жидкости.
Правильный режим нагрузок
Главный враг суставов – это продолжительные статические нагрузки, которые вызывают застойные процессы в организме. Даже удобная поза, если не менять ее часами, приводит к тому, что несущие суставы перегружаются и не получают достаточного питания.
При профилактике артроза суставов важно учитывать, что питание хряща возможно только при чередовании нагрузки и отдыха. Имея пористую структуру, он отдает синовиальную жидкость при сжатии и вбирает ее обратно в спокойном состоянии
Синовиальная жидкость в этом случае играет не только роль смазки, но и питательного раствора. Если хрящ нагружен продолжительное время, он не получает нужные ему элементы. Но и слишком долгий период покоя для профилактики артроза чреват – синовиальный “раствор” истощается, ведь все это время полезные вещества из него переходят в хрящевую ткань. Обе крайности приводят к тому, что сустав “голодает”, становится хрупким и неэластичным, а хондроциты (хрящевые клетки) начинают гибнуть. Профилактика заболеваний суставов заключается в правильном чередовании отдыха и физической активности. Это значит, что при сидячей работе или однообразном физическом труде важно прерываться на 5-10 минут каждый час, чтобы размять суставы и мышцы.
Вот еще несколько советов, которые помогут Вам в профилактике боли в суставах:
- при стоячей работе используйте низкую скамеечку, периодически ставя на нее для отдыха то одну ногу, то другую;
- следите, чтобы при ношении тяжестей ваша спина была ровной;
- поднимая тяжелый предмет, присядьте на корточки с прямой спиной, а затем поднимитесь за счет ножных мышц – так Вы не будете всякий раз срывать спину;
- для профилактики артроза используйте удобное кресло с подлокотниками для работы или отдыха – желательно выбрать такое, которое можно отрегулировать под Ваш рост;
- ознакомьтесь с советами для сохранения осанки у школьников – они помогут разгрузить суставы в любом возрасте;
- предпочитайте жесткие сидения мягким – так Вам будет проще отследить усталость и вовремя прерваться на разминку для профилактики артрита суставов;
- находясь за рулем или за рабочим столом, держитесь прямо, не наклоняйтесь вперед;
- в машине установите эргономичные подголовники и валики для поясницы, чтобы уменьшить амортизационную нагрузку на суставы из-за вибрации транспорта;
- откажитесь от бега и высокотравматичных видов спорта.
Для профилактики артрита и артроза занимайтесь плаванием, ходьбой, лечебной гимнастикой, не пренебрегайте ездой на велосипеде – и пусть Ваши суставы никогда не заболят!
Остеопатия для детей
Применяется ли остеопатия для лечения детей? Да, и в некоторых случаях даже показана для лечения маленьких пациентов. Некоторые медикаменты и препараты имеют противопоказания и не могут использоваться для детей, а любое вмешательство должно быть атравматичным и безопасным. В таких случаях подходит остеопатия за счет своих осторожных и легких движений. Часто такие методы применяются даже в первые месяцы рождения .
С какими проблемами обращаются к детскому врачу остеопату?
- головные боли;
- нарушения сна, эпилептические синдромы и прочие проблемы неврологического характера;
- задержка развития;
- гиперактивность;
- дисфункция пищеварительной системы;
- аутизм;
- врожденные или приобретенные нарушения позвоночного отдела, сколиоз, нарушения осанки и др.
- дисплазия тазобедренных суставов;
- ослабленный иммунитет;
- плохое зрение.
Статистика заболеваемости подагрой
Когда-то подагра считалась болезнью элиты и богатых людей, сейчас патология встречается все чаще, особенно у довольно молодых мужчин, что связано с повышением уровня жизни и возможностью покупать дорогие продукты, содержащие пурины. Избыток пуринов в еде – частая причина повышения мочевой кислоты в крови и развития подагры.
В последние десятилетия заболеваемость подагрой в общей популяции составляет примерно 1%, а в группе людей старше 75 лет – 9%. У мужчин риск заболеть в 4 раза выше, чем у женщин, которых защищает гормон эстроген, естественно образующийся в организме или поступающий в виде заместительной терапии. Благодаря эстрогену, у большинства женщин гиперурикемия и подагра обычно возникают только в постменопаузальном периоде.
Симптомы хронической подагры
При длительном течении болезни или при неадекватном лечении, в суставах развивается хроническое воспаление и образуются суставные наросты – тофусы.
Симптомы хронической патологии:
- Пораженные суставы постоянно болят (ноют), нарушается их функция;
- На поврежденных участках заметны отложения кристаллов уратов натрия в виде наростов (узелков) разных размеров. Размер тофуса может достигать размера теннисного мяча.
Тофусы не болезненны, но могут вызывать боль и скованность в суставах при повреждении хряща или кости. Без лечения пациенты испытывают сильный дискомфорт не только из-за косметического вида, но и из-за нарушения функции суставов.
Лечение подагры
Существуют различные средства и методы лечения подагры: немедикаментозное, медикаментозное, хирургическое лечение, физиотерапевтические процедуры, специальная диета при подагре.
Медикаментозное лечение подагры
Для лечения острой формы заболевания могут быть использованы следующие препараты при подагре:
- нестероидные противовоспалительные препараты, такие как диклофенак (один из наиболее популярных препаратов в лечении подагры), ибупрофен, напроксен, нимесилуд, мелоксикам и др.;
- колхицин – очень эффективное средство для лечения подагры, которое следует использовать только в случае острого артрита;
- внутрисуставные инъекции кортикостероидов (при поражении одного сустава);
- средства, снижающие уровень мочевой кислоты в крови: аллопуринол, фебуксостат;
- средства, повышающие выведение мочевой кислоты с мочой (урикозурические препараты): бензобромарон, пробенецид и др.
Физиотерапевтические процедуры
В острой фазе подагры пациентам назначают аппликации димексида.
В хронической фазе используют фонофорез с гидрокортизоном, магнитолазеротерапию, различные виды аппликаций (из парафина, лечебной грязи, озокерита), а также разнообразные бальнеологические ванны (йодо-бромные, радоновые, хлоридно-натриевые, сероводородные). Это улучшает кровоснабжение в суставах, способствует рассасыванию кристаллов мочевой кислоты, снижению воспалительного процесса в суставах.
Хирургическое лечение при подагре
Хирургическое лечение подагры рекомендуется при:
- наличии крупных тофусов;
- появлении незаживающих свищей после вскрытия тофусов;
- изъязвлении тканей.
Диета при подагре
Диета при подагре подразумевает ограничение продуктов с высоким содержанием пуринов (мочевой кислоты), таких как:
- красное мясо (говядина, баранина, свинина);
- птица (курятина, индейка и др.)
- субпродукты (печень, почки);
- морепродукты;
- алкоголь;
- бобовые (горох, фасоль);
Рекомендуется включать в свой рацион фруктовые соки, молочные продукты, овощи (морковь, сельдерей, картофель), фрукты (апельсины, вишня, киви) и хлеб.
В ограниченном количестве можно употреблять кофе, некрепкий чай, сливочное масло, грибы, картофельные клецки, мороженое, рыбу, ветчину, вареные яйца.
Самолечение подагры может привести к опасным последствиям! Обратитесь к профессионалам!
В нашей клинике проводится комплексное обследование и лечение подагры, ревматизма, ревматоидного артрита, полимиозита, остеопороза, артроза, остеоартроза, системной красной волчанки и других ревматологических заболеваний.
Мы знаем, как быстро убрать суставную боль, облегчить ваше состояние и добиться стойкой ремиссии заболевания!
Материал подготовлен при участии специалиста:
Диета Донга
В комплексном лечении ревматоидного артрита и в период ремиссии рекомендуется придерживаться диеты Донга, иначе называемой столом №10. Основная рекомендация диеты номер 10 – это исключение из питания красного мяса. Соблюдение диеты Донга способствует сокращению лишнего веса.
Диета номер 10 держится в среднем 10 недель. Кроме мяса, из меню этого стола необходимо исключить:
- Шоколадные изделия.
- Молочные продукты.
- Перец, специи, консерванты.
- Желтки яиц.
- Уксус.
- Алкоголь.
- Помидоры — их запрет обусловлен содержанием алкалоида соланина, провоцирующего обострение. Он также содержится в баклажанах и картофеле.
Мясо птицы допускается в небольшом количестве.

Симптомы подагры
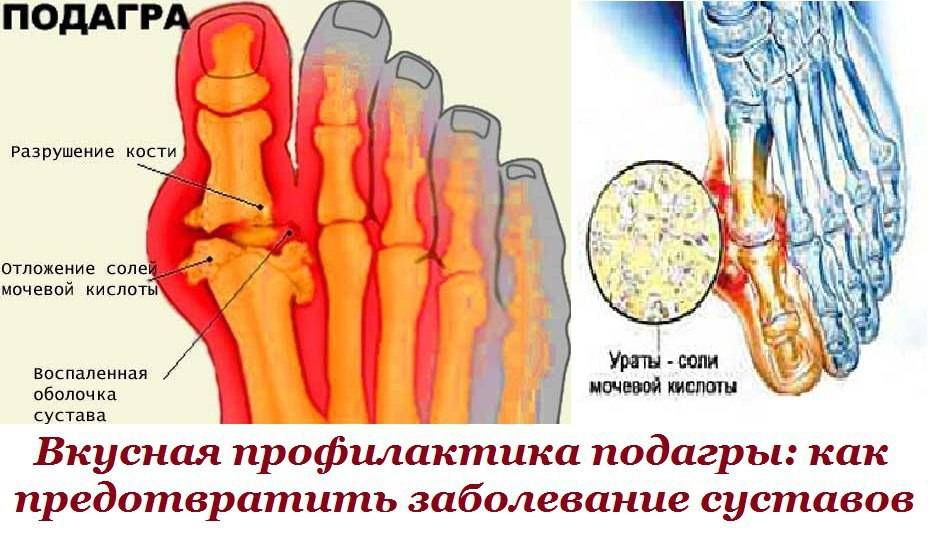
Кристаллизация уратов натрия в первую очередь затрагивает суставы, почки и кожу. Накапливающиеся в суставах кристаллы вызывают воспаление, ощущение давления, боль и появление эрозий. Могут наблюдаться повышение температуры тела, озноб, покраснение кожи и отеки. Классический симптом подагры – боль в суставе большого пальца стопы.
Клинические периоды подагры:
- Бессимптомная гиперурикемия. Микроскопические отложения кристаллов в суставах могут быть обнаружены с помощью УЗИ еще до первого приступа подагры.
- Рецидивирующие острые приступы подагры. Подагра обычно начинается как острое локальное воспаление одного сустава, часто без продромального периода (переходный этап между инкубационным и острым периодами). Первый приступ может быть спровоцирован травмой или операцией сустава, обезвоживанием, потерей веса, ацидозом (увеличением кислотности и снижением рН крови ниже 7,35), алкоголем, голоданием, нарушением кровообращения в нижних конечностях.
- Хроническая подагра и образование тофусов. При длительном течении болезни или при неадекватном лечении, в суставах развивается хроническое воспаление и образуются суставные наросты – тофусы.
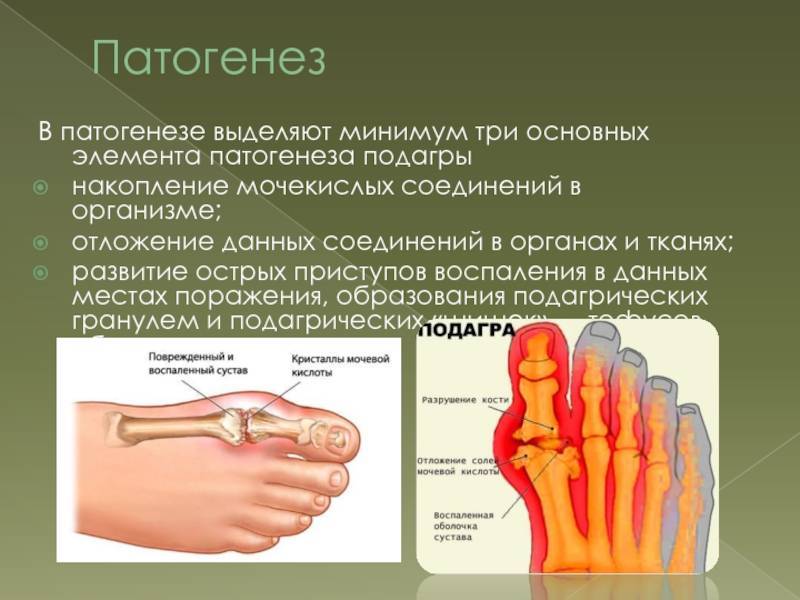
Что такое подагра?
В настоящее время подагра считается системным заболеванием, поскольку помимо суставов поражает практически весь организм.
Нарушение так называемого пуринового обмена приводит к повышению концентрации мочевой кислоты в крови и моче, образованию уратных кристаллов и их отложению в мягких тканях, в том числе в области суставов верхних и нижних конечностей. Со временем отложения кристаллов мочевой кислоты (ураты) формируют узелковые подкожные образования – тофусы, которые хорошо видны невооруженным глазом и позволяют врачу поставить диагноз даже при обычном внешнем осмотре. Однако задолго до образования тофусов болезнь проявляет себя приступообразным, необычно тяжелым воспалением суставов – подагрическим артритом (чаще всего располагающимся в области большого пальца стопы, хотя возможно поражение других суставов, чаще ног).
При подагре поражаются внутренние органы, в частности почки, которые длительное время работают в условиях повышенной нагрузки, связанной с необходимостью выведения мочевой кислоты из крови. Со временем развивается мочекаменная болезнь, усугубляющая негативное действие мочевой кислоты на почечную ткань. Дополнительным повреждающим фактором является частый и как правило бесконтрольный прием обезболивающих средств по поводу болей в суставах. Постепенно функция почек нарушается – формируется почечная недостаточность, которая и определяет окончательный прогноз болезни
Профилактика и диета
Для пациентов, страдающих подагрическим артритом, очень важно соблюдать определенный режим питания. Диета предусматривает ограничение продуктов с содержанием пуринов
Таким людям показаны:
- Варка мяса на протяжении долгого времени;
- Ограничение потребления белков, способствующих выработке мочевой кислоты;
- Исключение из меню кофейных и алкогольных напитков, крепкого чая;
- Сокращение потребления жирных, острых блюд до минимума;
- Увеличение потребляемой жидкости до 2,5-3 л для вывода солей;
- Ограничение поваренной соли в рационе до 6-8 г в сутки.
В меню нужно включить ягоды, овощи, фрукты, сметану и творог, супы из овощей, каши. Запрета на мучную продукцию нет, но от сдобной выпечки лучше отказаться. 2-3 раза в неделю необходимо есть рыбу, мясо в вареном виде.
Правильное питание является одной из мер профилактики подагрического артрита. Поскольку развитию заболевания способствует увлечение жирной пищей и алкоголем, их исключение уже снижает риск патологии. Следует подобрать оптимальную физическую нагрузку в соответствии с возрастом и общим состоянием организма, например, заниматься лечебной физкультурой. Малоподвижный образ жизни – один из факторов, способствующий развитию болезни. Лишний вес также может стать одной из причин подагрического артрита, поэтому рациональное питание и двигательная активность в любом случае необходима для профилактики.
Диагностика подагрического артрита
В рамках диагностики изучаются симптомы подагрического артрита, проводится анализ клинических проявлений. Помимо этого, назначается ряд обследований:
- Общий анализ крови – на патологию указывают ускорение СОЭ, лейкоцитоз;
- Биохимическое исследование крови с определение мочевой кислоты, фибриногена, С-реактивного белка;
- Анализ мочи для оценки концентрации кислоты;
- Исследование синовиальной жидкости, содержимого тофуса на предмет выявления кристаллов кислоты;
- Рентген костей и суставных соединений для обнаружения дефектов;
- УЗИ суставов, показывающее присутствие воспалительной жидкости, неровности костных структур, неравномерность их толщины, а также кристаллизированной мочевой кислоты в синовиальной жидкости.
Анализы надо сдавать в период, когда симптомы подагрического артрита не проявляются. В момент приступа анализ на кислоту может оказаться ложно-отрицательным, поскольку она накапливается в суставах.


![Как вылечить подагру на ногах [эффективный метод увт]](https://psiola-center.ru/wp-content/uploads/3/a/8/3a89bc64c7b99bffcedb0de6e1806005.jpeg)